Διατήρηση γονιμότητας σε ασθενείς με κακοήθη ή αυτοάνοσα νοσήματα
Η πιθανότητα επιβίωσης νεαρών γυναικών ύστερα από χημειοθεραπευτική αντιμετώπιση μιας κακοήθους ή αυτοάνοσης νόσου κυμαίνεται γύρω στο 50%.
Γράφει ο
Ιωάννης Ζερβομανωλάκης
Μαιευτήρας Χειρουργός Γυναικολόγος, ΜΗΤΕΡΑ
Ωστόσο, στο παρελθόν δόθηκε μικρή σημασία στις συνέπειες της χημειοθεραπείας γι’ αυτήν την κατηγορία γυναικών. Η ωοθηκική ανεπάρκεια που προκαλείται από τη χημειοθεραπεία οδηγεί σε ελάττωση της παραγωγής οιστρογόνων, με συνέπεια την εμφάνιση κλιμακτηριακών συμπτωμάτων. Στο άρθρο αυτό εξετάζονται οι συνέπειες της κυτταροτοξικής θεραπείας στην ωοθηκική λειτουργία και οι πιθανότητες θεραπείας για διατήρηση της ωοθηκικής λειτουργίας.
Η χρήση νέων χημειοθεραπευτικών σχημάτων τα τελευταία τριάντα χρόνια οδήγησε σε σημαντική αύξηση του προσδόκιμου επιβίωσης νεαρών γυναικών με καρκίνο. Στην Ελλάδα περίπου 5.000 Ελληνίδες κάθε χρόνο προσβάλλονται από τον καρκίνο του μαστού και μία στις πέντε από αυτές βρίσκεται ακόμη σε αναπαραγωγική ηλικία, ενώ στην πλειονότητά τους δεν έχουν ολοκληρώσει ακόμη τον οικογενειακό τους προγραμματισμό.
Η προστασία από την πρόωρη εμμηνόπαυση αποκτά μεγάλη σημασία. Στο λέμφωμα Hodgkin, τη συχνότερη κακοήθη νόσο γυναικών μεταξύ 15 και 24 ετών, αναμένεται πιθανότητα επιβίωσης άνω του 90% έπειτα από χρήση των χημειοθεραπευτικών σχημάτων MOPP (μεχλωραιθαμίνη, βινκριστίνη, πρεδνιζόνη και προκαρβαζίνη) ή ABVD (αδριαμυκίνη, μπλεομυκίνη, βινμπλαστίνη και δακαρβαζίνη) και των παραλλαγών τους. Μεγάλη πιθανότητα επιβίωσης παρατηρήται και σε ασθενείς με Non-Hodgkin λέμφωμα. Χημειοθεραπευτικά, όπως η κυκλοφωσφαμίδη, χορηγούνται επίσης για τη θεραπεία αυτοάνοσων νοσημάτων, όπως ο συστηματικός ερυθηματώδης λύκος (ΣΕΛ), η ρευματοειδής αρθρίτιδα, καθώς και στο πλαίσιο προετοιμασίας για μεταμόσχευση οργάνων.
Πρόωρη εμμηνόπαυση μετά τη χημειοθεραπεία
Πρόωρη ωοθηκική ανεπάρκεια παρατηρείται συχνά ως μακροπρόθεσμη συνέπεια της χημειοθεραπείας. Η κυτταροτοξικότητα των χημειοθεραπευτικών είναι αναστρέψιμη σε όργανα με υψηλή συχνότητα αναπαραγωγής, όπως ο μυελός των οστών και ο βλεννογόνος του γαστρεντερικού σωλήνα. Στις ωοθήκες η κυτταροτοξικότητα είναι έντονη λόγω του περιορισμένου αριθμού των ωοθυλακίων και της ελαττωμένης κυτταρικής ανάπλασης που οδηγεί σε μόνιμη στειρότητα των ασθενών.
Ο αριθμός των ωαρίων στη γυναίκα μειώνεται σταθερά μετά την 20ή εβδομάδα κύησης της εμβρυuκής ηλικίας. Μετά την 34η – 35η εβδομάδα δεν πραγματοποιούνται νέες μιτώσεις στις ωοθήκες. Από τα 7 εκατομμύρια αρχέγονα ωοθυλάκια μέχρι τη γέννηση της γυναίκας επιβιώνουν 1 – 2 εκατομμύρια, στην εφηβεία 300.000 – 500.000 και στην εμμηνόπαυση μόνο 100 – 1.000. Σε αντίθεση με τα σωματικά κύτταρα, στα οποία το στάδιο της πρόφασης της πυρηνοκινησίας διαρκεί μερικές ώρες, στα ωάρια η πρόφαση της πρώτης μείωσης διαρκεί εβδομάδες έως χρόνια.
Ασθενείς που υποβάλλονται σε χημειοθεραπεία εμφανίζουν πρόωρα κλιμακτηριακά συμπτώματα, όπως εξάψεις, εφιδρώσεις, ζάλη και κεφαλαλγίες. Επιπλέον, οι ασθενείς πάσχουν συχνά από οργανικές νόσους που συνδέονται με την έλλειψη οιστρογόνων, όπως οστεοπόρωση, καρδιαγγειακές νόσους, ατροφία του ουρογεννητικού συστήματος και δυσπαρευνία. Οι ψυχικές συνέπειες είναι δύσκολο να ελεγχθούν και για τον λόγο αυτό συχνά υποτιμώνται. Απώλεια της libido, διαταραχές της διάθεσης, αϋπνίες, φοβίες, ευερεθιστότητα, διαταραχές της μνήμης και της συγκέντρωσης επηρεάζουν αρνητικά την ποιότητα ζωής της γυναίκας και εμποδίζουν την επανενσωμάτωσή της στην κοινωνική ζωή. Η θεραπεία ορμονικής υποκατάστασης, που μπορούσε να βοηθήσει τις ασθενείς αυτές, αντενδείκνυται σε πολλές περιπτώσεις (3).
Η εκτίμηση της πιθανότητας ωοθηκικής ανεπάρκειας βασίζεται κυρίως σε παράγοντες όπως:
-Η ηλικία.
-Οι τιμές FSH και αντιμυλλέριου ορμόνης (ΑMH) πριν από την έναρξη της χημειοθεραπείας.
-Το προεφηβικό ή μετεφηβικό στάδιο ανάπτυξης.
-Το είδος και η δόση των κυτταροστατικών φαρμάκων (πίνακας 1).
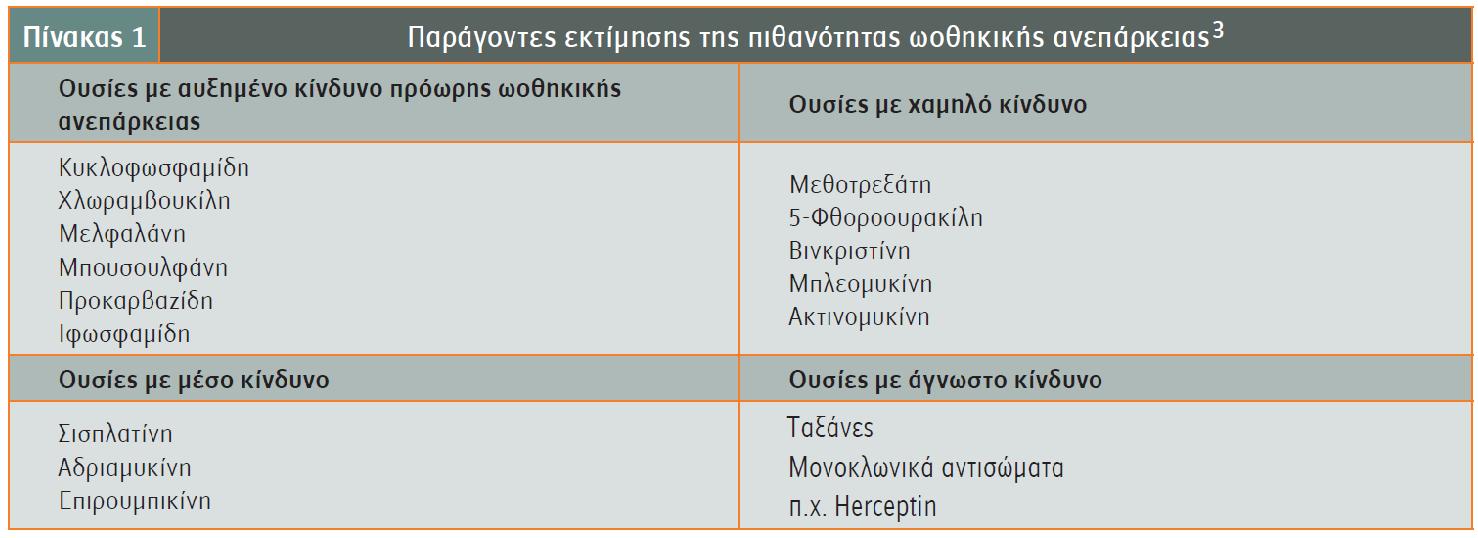
-Μονοθεραπεία ή συνδυασμός κυτταροστατικών φαρμάκων.
-Ο αριθμός των κύκλων χημειοθεραπείας.
-Η δόση, ο τρόπος χορήγησης και το πεδίο της ακτινοβολίας.
-Οι αλκυλιωτικοί παράγοντες, όπως η κυκλοφωσφαμίδη, είναι ιδιαίτερα τοξικοί, ενώ τα λοιπά χημειοθεραπευτικά, π.χ. οι αντιμεταβολίτες, όπως η μεθοτρεξάτη, προκαλούν πρόσκαιρες μεταβολές.
Μέθοδοι προστασίας της ωοθηκικής λειτουργίας
Μέχρι πριν από μερικά χρόνια δεν υπήρχαν αποτελεσματικά μέτρα διατήρησης της γονιμότητας. Με την πρόοδο της Αναπαραγωγικής Ιατρικής αναπτύχθηκε ένα ευρύ πλαίσιο θεραπευτικών δυνατοτήτων προσαρμοσμένων στις ανάγκες της νόσου κάθε ασθενούς.
Η ορμονική διέγερση, η ωοληψία, η γονιμοποίηση και η κατάψυξη γονιμοποιημένων ωαρίων αποτελούν εδώ και χρόνια αξιόπιστη λύση διατήρησης της γονιμότητας. Η θεραπεία αυτή απαιτεί χρονικό διάστημα περίπου 2 εβδομάδων.
Η κατάψυξη αγονιμοποίητων ωαρίων αποτελεί εναλλακτική λύση για νεαρές γυναίκες χωρίς σύντροφο.
Αν ο διαθέσιμος χρόνος είναι λιγότερος από 2 εβδομάδες, μέρος της μιας ωοθήκης μπορεί να αφαιρεθεί λαπαροσκοπικά και στη συνέχεια να καταψυχθεί, για να επαναμεταμοσχευτεί αργότερα, μετά το τέλος της θεραπείας.
Η δράση των GnRH αναλόγων ως χημειοπροστατευτικών παραμένει αντικείμενο συζήτησης.
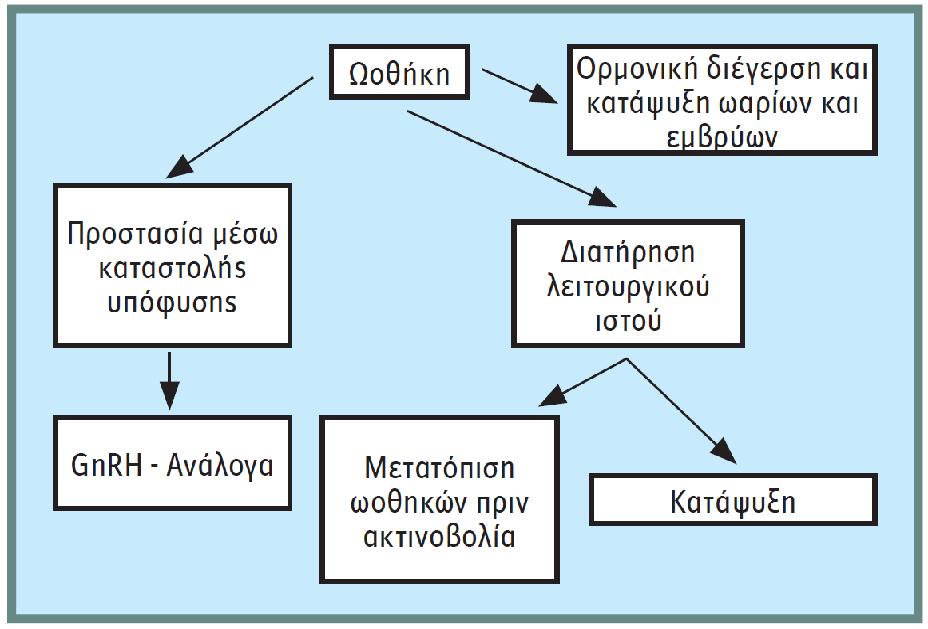
Σε περίπτωση ακτινοβολίας της πυέλου, υπάρχει η δυνατότητα μετατόπισης των ωοθηκών και τοποθέτησής τους κάτω από το διάφραγμα (πίνακας 2).
Λαπαροσκόπηση και κατάψυξη ιστών ωοθήκηςγια επαναμεταμόσχευση μετά το τέλος της θεραπείας
Η λαπαροσκόπηση και κατάψυξη ιστών ωοθήκης, για επαναμεταμόσχευση μετά το τέλος της θεραπείας, εφαρμόζεται ήδη στο Νοσοκομείο ΜΗΤΕΡΑ, όπου οργανώθηκε η πρώτη Τράπεζα Ιστών Ωοθήκης στην Ελλάδα. Ύστερα από συνεννόηση με τους θεράποντες ογκολόγους για τη δυνατότητα υποβολής της ασθενούς στη λαπαροσκοπική επέμβαση, πραγματοποιείται ορμονικός έλεγχος και γυναικολογική και υπερηχολογική εξέταση της ασθενούς. Στη συνέχεια προγραμματίζεται η αφαίρεση του 50% του ιστού της μιας ωοθήκης. Μέρος του ιστού αποστέλλεται στο παθολογοανατομικό εργαστήριο, για να αποκλειστεί η πιθανότητα κακοήθειας και να εκτιμηθεί η πυκνότητα των ωοθυλακίων. Ο υπόλοιπος ιστός καταψύχεται σύμφωνα με το αργό πρωτόκολλο κατάψυξης.
Μετά την ολοκλήρωση της θεραπείας, σε περίπτωση επιθυμίας για απόκτηση παιδιών και εφόσον έχουν προηγηθεί τουλάχιστον δύο χρόνια ελεύθερα νόσου, τοποθετείται ο ωοθηκικός ιστός με ορθότοπη επαναμεταμόσχευση είτε στην επιφάνεια της ωοθήκης είτε σε μια περιτοναϊκή θήκη που δημιουργείται για τον σκοπό αυτό. Με τη μέθοδο αυτή έχουν ήδη επιτευχθεί 7 τοκετοί ύστερα από 40 επαναμεταμοσχεύσεις δημοσιευμένες σε ιατρικά περιοδικά ή ανακοινώσεις σε παγκόσμια ιατρικά συνέδρια, χωρίς να έχει παρατηρηθεί υποτροπή του καρκίνου, παρά το θεωρητικό κίνδυνο μετάστασης καρκινικών κυττάρων στις ωοθήκες, όπως φαίνεται στον πίνακα 3.

Μετάθεση ωοθηκών πριν από την ακτινοβολία
Σε ασθενείς με λέμφωμα Hodgkin ή Νοn-Hodgkin, με καρκίνο τραχήλου μήτρας, σάρκωμα ή με καρκίνο παχέος εντέρου, μπορεί να μετατεθούν λαπαροσκοπικά οι ωοθήκες έξω από το πεδίο της ακτινοβολίας. Οι ωοθήκες κινητοποιούνται στο ύψος του ανελκτήρα συνδέσμου της ωοθήκης και σταθεροποιούνται με clips από τιτάνιο ή με ράμματα στην υποδιαφραγματική χώρα για να είναι ορατά από τους ακτινοθεραπευτές.
Κατάψυξη ωαρίων
Σε περίπτωση που δεν είναι δυνατή η γονιμοποίηση των ωαρίων κατά την ωοληψία, υπάρχει η δυνατότητα κατάψυξης αγονιμοποίητων ωαρίων. Ο πρώτος τοκετός έπειτα από γονιμοποίηση κατεψυγμένου ωαρίου πραγματοποιήθηκε τη δεκαετία του ’80. Έκτοτε, με την τελειοποίηση των εργαστηριακών μεθόδων κατάψυξης και απόψυξης, οι πιθανότητες εμφύτευσης φθάνουν έως το 16% ανά ωοληψία. Η ποιότητα των ωαρίων και οι τοκετοί δεν συνδέονται με αυξημένα ποσοστά ανωμαλιών. Η μέθοδος υαλοποίησης των αγονιμοποίητων ωαρίων υπόσχεται ακόμη μεγαλύτερα ποσοστά επιβίωσης, ιδιαίτερα μετά την ανάπτυξη ειδικών άσηπτων τεχνικών κατάψυξης.
Κατάψυξη εμβρύων
Η μέθοδος της εξωσωματικής γονιμοποίησης μπορεί να εφαρμοστεί σε ασθενείς πριν από την κυτταροτοξική θεραπεία. Έπειτα από ορμονική διέγερση ακολουθεί διακολπική ωοληψία και γονιμοποίηση.
Η κατάψυξη των εμβρύων που αναπτύσσονται μετά τη γονιμοποίηση έχει το πλεονέκτημα της υψηλής πιθανότητας κύησης. Υπολογίζοντας ότι ο αριθμός ωαρίων που λαμβάνονται ανά ωοληψία είναι άνω των 10 και πως η πιθανότητα γονιμοποίησης κυμαίνεται στο 55% ύστερα από εμβρυομεταφορά δύο εμβρύων, η πιθανότητα κύησης αγγίζει το 20%. Η συνολική πιθανότητα κύησης έπειτα από εμβρυομεταφορά όλων των εμβρύων κατόπιν μιας ωοληψίας αγγίζει το 40%.
Η ορμονική διέγερση διαρκεί δύο εβδομάδες και μπορεί να αρχίσει ακόμη και στην ωχρινική φάση του κύκλου.
Η ορμονική διέγερση σε ασθενείς με ορμονοεξαρτώμενο καρκίνο, όπως ο καρκίνος του μαστού, θεωρητικά είναι πιθανόν να προκαλέσει επιτάχυνση της ανάπτυξης του όγκου, με αποτέλεσμα την αυξημένη πιθανότητα εμφάνισης υπολειμματικής νόσου. Ωστόσο, οι νεαρές γυναίκες εμφανίζουν έτσι κι αλλιώς αύξηση των οιστρογόνων κατά τη διάρκεια της εμμήνου ρύσεως. Είναι εξαιρετικά απίθανο να προκληθεί επιτάχυνση της ανάπτυξης του όγκου έπειτα από το βραχύ διάστημα διέγερσης. Γυναίκες που έμειναν έγκυοι ύστερα από καρκίνο του μαστού δεν εμφανίζουν αυξημένο κίνδυνο επανεμφάνισης του καρκίνου.
Παράλληλα, υπάρχει η δυνατότητα διατήρησης χαμηλής στάθμης οιστρογόνων κατά τη διάρκεια της διέγερσης, π.χ. σε καρκίνο μαστού με θετικούς ορμονικούς υποδοχείς, μέσω της ταυτόχρονης λήψης αναστολέων αρωματάσης.
Συμπερασματικά, η συνεχής εξέλιξη στον χώρο της Ογκολογίας και η αύξηση του προσδόκιμου επιβίωσης των γυναικών με καρκίνο επιβάλλουν τη λήψη μέτρων διατήρησης της γονιμότητας γι’ αυτήν την κατηγορία των ασθενών. Εκτός της εξωσωματικής γονιμοποίησης και κατάψυξης ωαρίων ή εμβρύων πριν από τη χημειοθεραπεία, συζητούνται η χρήση GnRH αναλόγων κατά τη διάρκεια της χημειοθεραπείας, η λαπαροσκοπική αφαίρεση ωοθηκικού ιστού για κατάψυξη και απώτερη επαναμεταμόσχευση και η μετάθεση των ωοθηκών πριν από την ακτινοβολία. Οι μέθοδοι αυτές πρέπει να εφαρμόζονται μόνο σε κέντρα που διαθέτουν την τεχνογνωσία και συνεργάζονται με ογκολογικές κλινικές, όπως η πρώτη στην Ελλάδα Τράπεζα Ιστών Ωοθήκης, η οποία δημιουργήθηκε στη Μονάδα Υποβοηθούμενης Αναπαραγωγής του Νοσοκομείου ΜΗΤΕΡΑ με την υποστήριξη του Ομίλου ΥΓΕΙΑ.
Πίνακας 2. Στρατηγική διατήρησης γονιμότητας.
Ιανουάριος 2010








































