Ενδείξεις διασωλήνωσης και μεταφοράς ασθενούς στη ΜΕΘ
Διασωλήνωση και μηχανικός αερισμός: η απόφαση για διασωλήνωση μερικές φορές δεν είναι εύκολη και χρειάζεται κλινική πείρα ώστε να αναγνωριστεί ο σωστός χρόνος έναρξης του μηχανικού αερισμού και η αιτία της αναπνευστικής ανεπάρκειας.
Γράφει η
Εμμανουέλα Κατσούδα
Πνευμονολόγος, ΥΓΕΙΑ
Αρχές εντατικής θεραπείας
Οι βασικές αρχές εντατικής θεραπείας παρουσιάζονται και αναλύονται παρακάτω:
1. Κέρδος χρόνου – αναφορά του χρόνου.
Είναι σημαντικό για την πρόγνωση του ασθενούς να αξιολογηθεί η κλινική του κατάσταση και, αν χρήζει αντιμετώπισης από μονάδα εντατικής θεραπείας (ΜΕΘ), να γίνει αμέσως. Επίσης, εξίσου σημαντική είναι η αναφορά έναρξης των συμπτωμάτων.
2. H αξιολόγηση και η αντιμετώπιση του ασταθούς πάσχοντος ή τραυματία απαιτούν τη συνεχή ιατρική παρακολούθηση.
3. H καρδιοαναπνευστική ανεπάρκεια ως σύνολο.
Είναι σημαντικό να αναγνωριστεί η αιτία που προκάλεσε την καρδιοαναπνευστική ανεπάρκεια, για να μπορέσουμε να θεραπεύσουμε την αιτία και όχι το σύμπτωμα.
4. Ο νεφρός ως ρυθμιστής της ανεπάρκειας και ως προγνωστικός δείκτης.
Η νεφρική λειτουργία είναι κύριος ρυθμιστικός παράγοντας και συντελεί στη σωστή λειτουργία του οργανισμού. Συνεπώς, δυσλειτουργία ή ανεπάρκειά της επηρεάζει αρνητικά την πρόγνωση του ασθενούς.
5. Προφύλαξη του κεντρικού νευρικού συστήματος.
Πολλές φορές ο ασθενής που θα νοσηλευτεί στη ΜΕΘ πάσχει από σοβαρή υποξυγοναιμία ή και από σύνδρομο χαμηλής παροχής, τα οποία μπορούν να προκαλέσουν μη αναστρέψιμες βλάβες στο κεντρικό νευρικό σύστημα.
Διατήρηση της οξυγόνωσης
Χωρίς οξυγόνωση και κυκλοφορία η ιστική βλάβη είναι άμεση, εξελίσσεται γρήγορα και καταλήγει σε ανεπάρκεια πολλών οργάνων. Η εξίσωση της ζωής: Hb x Sat x ΗR x SV. Η εξίσωση της ζωής, δηλαδή το γινόμενο της συγκέντρωσης αιμοσφαιρίνης με τον αρτηριακό κορεσμό, τον καρδιακό ρυθμό και τον όγκο παλμού, επηρεάζεται αρνητικά σε περίπτωση απώλειας ή δυσλειτουργίας ενός εκ των τεσσάρων παραγόντων. Στόχος πρέπει να είναι η έγκαιρη και άμεση αποκατάστασή τους. Κλινικές καταστάσεις που μπορεί να θέσουν σε κίνδυνο την εξίσωση της ζωής είναι οι ακόλουθες: αναιμία, αιμορραγία, τραύμα, μυοπάθεια, νεφρική ανεπάρκεια, οίδημα, καρδιακή βλάβη, μεταβολικά, σήψη, υψόμετρο, νοσήματα του πνεύμονα, σοκ, καρδιακές αρρυθμίες και κώμα.
Αρχική εκτίμηση
Η αρχική εκτίμηση του ασθενούς έχει θεμελιώδη σημασία για την τελική του πρόγνωση. Ένας διαγνωστικός αλγόριθμος που περιέχει τον μνημοτεχνικό κανόνα της αγγλικής αλφαβήτου περιγράφεται παρακάτω:
A: Αεραγωγός με προστασία της αυχενικής μοίρας της σπονδυλικής στήλης. Είναι σημαντικό να εξασφαλιστεί η βατότητα του αεραγωγού, με την προϋπόθεση ότι οι χειρισμοί είναι προσεκτικοί και πάντοτε λαμβάνοντας υπόψη τυχόν αστάθεια του αξονικού σκελετού στο ύψος του αυχένα.
B: Αναπνοή. Πρέπει να διαπιστωθεί αν υπάρχει αυτόματη αναπνοή.
C: Κυκλοφορία – έλεγχος εξωτερικής αιμορραγίας. Η παρουσία επαρκούς κυκλοφορίας του αίματος και της άρδευσης των ιστών μπορεί αδρά να εκτιμηθεί από τις παρακάτω παραμέτρους:
α. Επίπεδο συνείδησης.
β. Χρώμα δέρματος.
γ. Σφυγμός.
D: Νευρολογική εκτίμηση. Ο βαθμός της νευρολογικής επάρκειας αξιολογείται με τα ακόλουθα στάδια:
α. Ετοιμότητα.
β. Απάντηση στην εντολή.
γ. Απάντηση στα επώδυνα.
δ. Χωρίς απάντηση στα επώδυνα.
E: Έκθεση (αποκάλυψη) και περιβάλλον (έλεγχος θερμοκρασίας). Μετά την εξασφάλιση των ζωτικών λειτουργιών, θα πρέπει να εκτιμηθούν και αυτές οι παράμετροι.
Ενδείξεις εισαγωγής στη ΜΕΘ
Είναι συχνό το ερώτημα για τον κλινικό ιατρό αν ο βαρέως πάσχων ασθενής που φροντίζει χρήζει εντατικής παρακολούθησης και εισαγωγής σε Μονάδα Εντατικής Θεραπείας (ΜΕΘ).
Σε γενικές γραμμές οι ενδείξεις εισαγωγής στη ΜΕΘ περιλαμβάνουν τα παρακάτω:

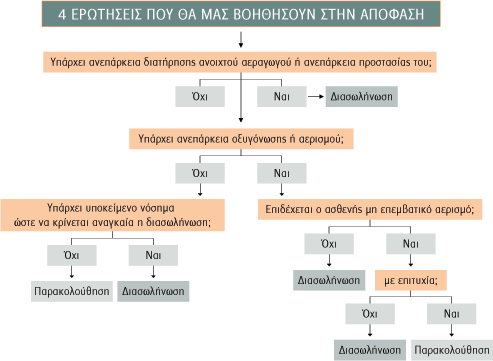
Ενδείξεις διασωλήνωσης
Ακόμα πιο δύσκολο είναι το ερώτημα για το ποιος ασθενής χρειάζεται μηχανική υποστήριξη αναπνοής και διασωλήνωση. Κάτι τέτοιο είναι απαραίτητο για τους ασθενείς που παρουσιάζουν ένα από τα παρακάτω συμπτώματα:
1. Αδυναμία προστασίας αεραγωγού και ενδεχόμενο εισρόφησης.
2. Αναπνευστική κόπωση.
3. Μη ελεγχόμενη αιμοδυναμική αστάθεια.
4. Σοβαρή μεταβολική οξέωση.
5. Έκπτωση επιπέδου συνείδησης με βαθμολογία κλίμακα Γλασκόβης ?8.
Αίτια αναπνευστικής ανεπάρκειας
Η αναπνευστική ανεπάρκεια είναι μία από τις συχνότερες αιτίες μηχανικής υποστήριξης της αναπνοής. Τα αίτιά της είναι ποικίλα και περιλαμβάνουν τα κάτωθι:
Ανεπάρκεια αερισμού ή και οξυγόνωσης
I. Νευρικής αιτιολογίας
– Αναπνευστικό κέντρο: οπιοειδή, κατασταλτικά φάρμακα, βλάβες ΚΝΣ.
– Κρανιακά νεύρα: C3, 4, 5, κακώσεις Σ.Σ.
– Πνευμονογαστρικό νεύρο: κάκωση του θώρακα ή νευροχειρουργική κάκωση.
II. Μυϊκής αιτιολογίας
– Μυοπάθεια: διαφράγματος, μεσοπλεύριων μυών (στεροειδή αντιφλεγμονώδη, μυασθένεια Gravis).
– Πολυνευροπάθεια, πολυμυοπάθεια.
– Πολυνευροπάθεια της μονάδας.
Ανεπάρκεια αεραγωγών
1. Απόφραξη ανώτερου αεραγωγού: οίδημα γλώσσας, γλωττίδας, λάρυγγα.
2. Απόφραξη κατώτερου αεραγωγού: βρογχόσπασμος, εισρόφηση ξένου σώματος.
3. Θωρακικό τοίχωμα: ασταθής θώρακας.
4. Πνευμονικό παρέγχυμα: πνευμοθώρακας υπό τάση, πλευριτικές συλλογές.
5. Αυξημένη ενδοκοιλιακή πίεση (compartment syndrome).
Ανεπάρκεια οξυγόνωσης
– Διαταραχές διάχυσης: πνευμονικό οίδημα, καρδιογενές, μη καρδιογενές ARDS, πνευμονική ίνωση, διάμεσα νοσήματα.
– Αερισμός νεκρού χώρου: πνευμονική εμβολή, αυξημένη τελοεκπνευστική πίεση (PEEPQ).
– Βραχυκύκλωμα αερισμού αιματώσεως: (V/Q shunt) πνευμονικό collapse.
– Ατελεκτασία, πύκνωση. Η ύπαρξη παθολογικών αερίων αίματος δεν σημαίνει υποχρεωτικά παθολογικό πνεύμονα.
Αδυναμία ανταλλαγής του Ο2 σε κυτταρικό επίπεδο
– Δηλητηρίαση από μονοξείδιο του άνθρακα.
– Κυάνιο.
– Σήψη.
Μεταβολικά αίτια
– Υποθυρεοειδισμός, σύνδρομο Cushing.
– Υποκαλιαιμία, υπομαγνησιαιμία, υποφωσφαταιμία.
– Απώλεια μυϊκής μάζας.
Ενδείξεις συνεχούς παρακολούθησης
Αρκετοί ασθενείς, αφού ανέκτησαν μερικώς τις αναπνευστικές και καρδιαγγειακές τους εφεδρείες, παραμένουν σε εύθραυστη ισορροπία, που δεν τους επιτρέπει να μετακινηθούν σε κοινό θάλαμο νοσηλείας.
Ασθενείς που έχουν:
– Τραχειοστομία (χρήζουν συχνών αναρροφήσεων).
– Ανάγκη από μη επεμβατικό αερισμό.
– Αιμοδυναμική αστάθεια και χρήζουν αγωγής με αγγειοσυσπαστικά ή και ινότροπα.
Ασθενείς που έχουν υποστεί οξύ στεφανιαίο επεισόδιο ή ΑΕΕ AH, SAD, Stroke και χρειάζονται:
– Συνεχή αιμοδυναμική παρακολούθηση (ΗΚΓ, ΚΡ, ΑΠ).
– Συνεχή εκτίμηση επιπέδου συνείδησης και νευρολογικής αξιολόγησης.
Μετεγχειρητικοί ασθενείς.
– Συνεχή αιμοδυναμική παρακολούθηση (ΗΚΓ, ΚΡ, ΑΠ).
– Έλεγχος παροχετεύσεων.
– Έλεγχος αναλγησίας.
– Αναπνευστική παρακολούθηση ή και υποστήριξη με ΜΕΜΑ.
Ρόλος της ΜΕΘ
– Η αυξημένη νοσηλευτική φροντίδα μαζί με την
– 24ωρη παρακολούθηση και παρέμβαση σε οποιαδήποτε αλλαγή.
Ο στόχος είναι η σταθεροποίηση του θεραπευτικού αποτελέσματος προκειμένου να αποθεραπευτούν οι ασθενείς σε έναν κοινό θάλαμο.
Abstract
Katsouda E. Indications for intubation and transport to the Intensive Care Unit (ICU). Iatrika Analekta 2011, 3:408-411
The decision to intubate a patient and to implement ventilatory support is not an easy one and often requires adequate experience in order to recognize the most appropriate clinical timing. Ventilatory support and ICU admission should both be considered as therapeutical maneuvers, “buying” time for the critically ill patient to recruit his/her reserves during convalescence.
Bιβλιογραφία
Lafferty KA, MD, Kulkarni R, MD. Emergency endotracheal intubation. Updated: Aug 3 2010 (http://emedicine.medscape.com/article/80222-overview).
Amitai A, MD, Sinert RH, DO, Joyce DM, MD. Ventilator Management. Updated: May 17, 2009 (http://emedicine.medscape.com/article/810126-overview).
Οκτώβριος 2018








































