Κανόνες διακοπής της αντιπηκτικής και αντιαιμοπεταλιακής αγωγής εν όψει χειρουργικών επεμβάσεων
Ο περιεγχειρητικός χειρισμός ασθενών στους οποίους απαιτείται προσωρινή διακοπή της αντιθρομβωτικής αγωγής, εξαιτίας χειρουργικής ή άλλης αιματηρής παρέμβασης, είναι ένα συχνό κλινικό πρόβλημα.
Γράφει ο
Γεώργιος Τσάκωνας
Καρδιολόγος, Συνεργάτης ΥΓΕΙΑ
Σήμερα, μεγάλος αριθμός ασθενών λαμβάνει μακροχρόνια αντιπηκτική αγωγή με κουμαρινικά (ΑΑΚ), με κύριες ενδείξεις την κολπική μαρμαρυγή, την ύπαρξη μηχανικής καρδιακής βαλβίδος και τη θρομβοεμβολική νόσο. Εξάλλου, επίσης μεγάλος αριθμός ασθενών λαμβάνει αντιαιμοπεταλιακά φάρμακα (ΑΑ), λόγω χρόνιας σταθερής στεφανιαίας νόσου, προσφάτου οξέος στεφανιαίου συνδρόμου ή τοποθέτησης ενδοστεφανιαίας πρόθεσης (stent). Εκτιμάται ότι περίπου 10% των ασθενών που λαμβάνουν ΑΑΚ ή ΑΑ θα χρειασθεί να υποβληθεί σε χειρουργική επέμβαση ή σε άλλη παρεμβατική ιατρική πράξη.
Σε αυτήν την περίπτωση, ο ασθενής δεν πρέπει να κινδυνεύσει από θρομβωτικό συμβάν λόγω διακοπής της αντιθρομβωτικής αγωγής, αλλά ούτε και από τυχόν αιμορραγία εξαιτίας μη διακοπής της. Δυστυχώς, οι κατευθυντήριες συστάσεις για τον περιεγχειρητικό χειρισμό των ασθενών δε βασίζονται, κυρίως, σε γνώμη ειδικών, καθώς τα στοιχεία προέρχονται από σχετικά μικρές σειρές ασθενών σε μελέτες παρατήρησης και λιγότερο από τυχαιοποιημένες σειρές.
Τα πρακτικά ερωτήματα που τίθενται όταν ένας ασθενής, ο οποίος λαμβάνει ΑΑΚ ή ΑΑ, πρόκειται να υποβληθεί σε χειρουργική ή σε άλλη παρεμβατική ιατρική πράξη είναι τρία:
- Μπορεί η επέμβαση να γίνει χωρίς διακοπή της αντιθρομβωτικής αγωγής και ποιος είναι ο αιμορραγικός κίνδυνος σε αυτήν την περίπτωση;
- Μπορεί να διακοπεί η αντιθρομβωτική αγωγή και ποιος είναι ο κίνδυνος θρόμβωσης σε περίπτωση διακοπής της;
- Υπάρχει κατάλληλη «γεφυρική» αγωγή;
Για τη λήψη αποφάσεων πρέπει να ληφθούν υπόψη η ένδειξη για την οποία χορηγείται η αντιθρομβωτική αγωγή, τα κλινικά χαρακτηριστικά του ασθενή και το είδος της χειρουργικής επέμβασης στην οποία πρόκειται να υποβληθεί.
Αιμορραγικός κίνδυνος στις χειρουργικές επεμβάσεις
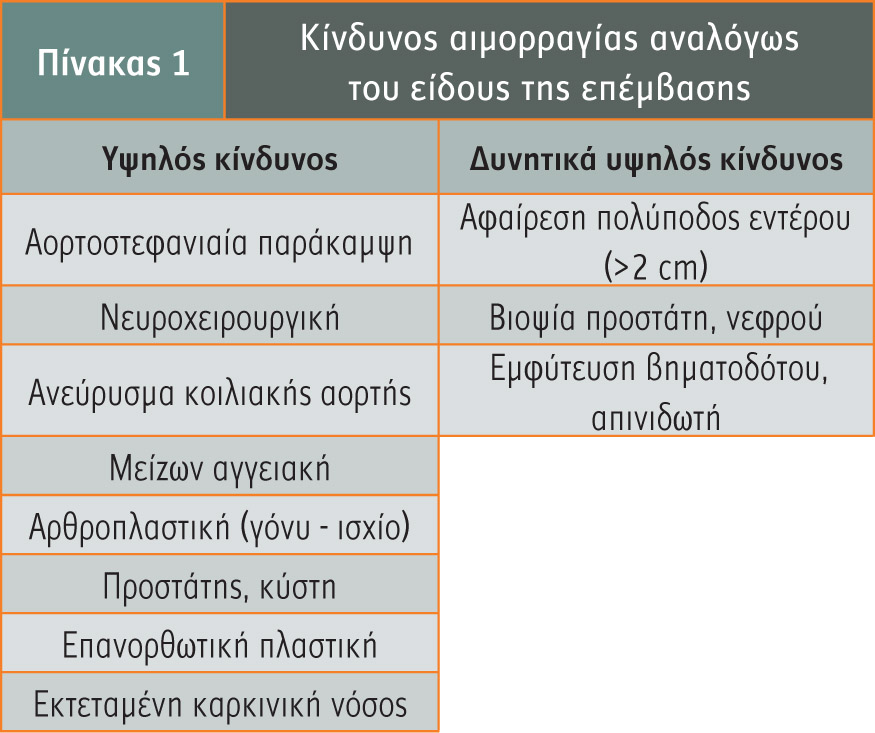
Στον πίνακα 1 παρατίθενται οι επεμβάσεις που εμφανίζουν υψηλό ή δυνητικά υψηλό κίνδυνο εμφάνισης μείζονος ή κλινικά σημαντικής αιμορραγίας στην περιεγχειρητική περίοδο. Μείζων χαρακτηρίζεται μια αιμορραγία που είναι ενδοκράνια ή θανατηφόρα, η οποία απαιτεί χορήγηση >2 μονάδων συμπυκνωμένων ερυθρών αιμοσφαιρίων ή χορήγηση ινοτρόπων, που παρατείνουν τη νοσηλεία. Κλινικά σημαντική χαρακτηρίζεται η αιμορραγία που απαιτεί τη λήψη επιπρόσθετων ιατρικών μέτρων (π.χ. εφαρμογή πιεστικής επίδεσης, πρόσθετα ράμματα). Αντίθετα, μικρή αιμορραγία είναι εκείνη που αυτοπεριορίζεται και δεν απαιτεί ιδιαίτερη ιατρική φροντίδα.
Κίνδυνος θρόμβωσης σε περίπτωση διακοπής λαμβανόμενης αντιπηκτικής αγωγής
Κατά συνθήκη, ο κίνδυνος θρόμβωσης χωρίς αντιπηκτική αγωγή χαρακτηρίζεται υψηλός (>10%/έτος), μέτριος (4% – 10%/έτος) ή χαμηλός (<4%/έτος).
Οι συνήθεις ενδείξεις για χορήγηση ΑΑΚ είναι η ύπαρξη μηχανικής προσθετικής καρδιακής βαλβίδος, η κολπική μαρμαρυγή που έχει επιπρόσθετους παράγοντες κινδύνου για θρομβωτικό επεισόδιο και η θρομβοεμβολική νόσος με ή χωρίς ιστορικό πνευμονικής εμβολής. Ο κίνδυνος θρόμβωσης ανάλογα με την ένδειξη ΑΑΚ φαίνεται στους πίνακες 2, 3 και 4. Για παράδειγμα, ένας ασθενής με προσθετική βαλβίδα, με κίνδυνο θρόμβωσης 17% ανά έτος, θα έχει θεωρητικό κίνδυνο 0,4% εάν παραμείνει χωρίς αντιπηκτική αγωγή επί 8 ημέρες (17/365×8). Στην πράξη, ο κίνδυνος είναι μεγαλύτερος, όπως προκύπτει από μελέτες παρατήρησης που τον υπολογίζουν σε 0,8%. Αντίστοιχα, σε έναν ασθενή με κολπική μαρμαρυγή υψηλού κινδύνου, ενώ θεωρητικά η διακοπή της αντιπηκτικής αγωγής για ένα μήνα θα ενείχε κίνδυνο 0,8% (10/365×30), στην πράξη ο κίνδυνος αγγειακού εγκεφαλικού επεισοδίου (ΑΕΕ) είναι μεγαλύτερος (1,6%).

Προτεινόμενος χειρισμός διακοπής αντιπηκτικής αγωγής
Σε ασθενείς οι οποίοι ευρίσκονται σε ΑΑΚ και εφόσον η επέμβαση στην οποία θα υποβληθούν επιβάλλει τη διακοπή της, προτείνεται ο ακόλουθος περιεγχειρητικός χειρισμός: Διακοπή των κουμαρινικών φαρμάκων 5 ημέρες προ του χειρουργείου, ώστε να φυσιολογικοποιηθεί ο χρόνος προθρομβίνης (τιμές INR 1,5) μία έως δύο ημέρες προ του χειρουργείου χορηγείται χαμηλή δόση (1 – 2 mg) βιταμίνης Κ από του στόματος. Η CγεφυρικήE αγωγή, εφόσον δοθεί, θα διακοπεί 4 ώρες προ του χειρουργείου σε περίπτωση ενδοφλέβιας ηπαρίνης ή 24 ώρες προ του χειρουργείου σε περίπτωση ΗΧΜΒ.
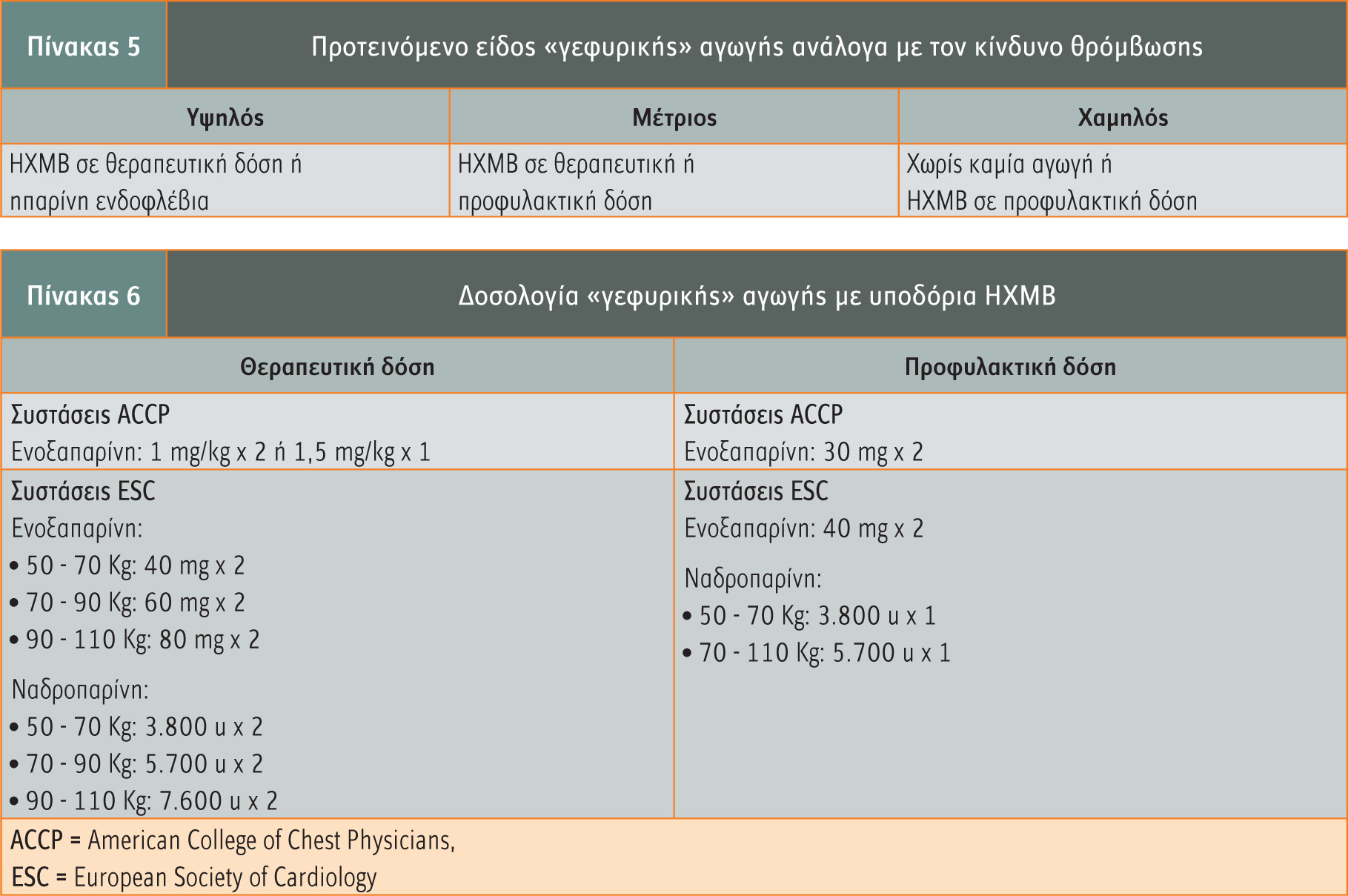
Η επανέναρξη της αντιπηκτικής αγωγής καθορίζεται ανάλογα με την αιμόσταση και τον κίνδυνο θρόμβωσης. Γενικά, σε 24 – 48 ώρες μπορεί να ξεκινήσει η ηπαρίνη ή η ΗΧΜΒ στην προεγχειρητική δοσολογία. Η ΑΑΚ θα ξεκινήσει μόλις είναι εφικτή η από του στόματος λήψη, με αρχική δόση έναρξης τη συνήθη προηγούμενη δόση συντήρησης αυξημένη κατά 50% τις πρώτες δύο ημέρες. Η CγεφυρικήE αγωγή διακόπτεται μόλις το INR ανέλθει σε θεραπευτικά επίπεδα, κάτι το οποίο συνήθως επιτυγχάνεται σε 48 – 72 ώρες. Πρέπει να σημειωθεί ότι η έναρξη της δράσης της ΗΧΜΒ σημειώνεται εντός 3ώρου από τη χορήγηση. Υπενθυμίζεται ότι η εξουδετέρωση της δράσης της ηπαρίνης γίνεται με θειική πρωταμίνη (1 mg ανά 100 u ηπαρίνης αργά, ενδοφλέβια, με προσοχή για ενδεχόμενη αλλεργία), ενώ η δράση της ΗΧΜΒ αναστρέφεται εν μέρει μόνο με την πρωταμίνη.
Κίνδυνος θρόμβωσης σε περίπτωση διακοπής λαμβανόμενης αντιαιμοπεταλιακής αγωγής
Οι συνηθέστερες ενδείξεις για χορήγηση ΑΑ (με μόνη ασπιρίνη ή με συνδυασμό ασπιρίνης και κλοπιδογρέλης ή άλλης θειενοπυριδίνης) είναι η πρωτογενής ή η δευτερογενής πρόληψη για έμφραγμα μυοκαρδίου ή αγγειακού εγκεφαλικού επεισοδίου και η πρόληψη θρόμβωσης ενδοστεφανιαίου stent, είτε γυμνού (bare metal stent – BMS) είτε φαρμακοεκλύοντος (drug eluting stent – DES). Στον πίνακα 7 (σελ. 308) εμφανίζεται η διαβάθμιση του κινδύνου θρόμβωσης σε ασθενείς χωρίς αντιαιμοπεταλιακή αγωγή. Σημειώνεται ιδιαίτερα ότι ο κίνδυνος θρόμβωσης ενός stent στην πρώιμη περίοδο μετά την εμφύτευση (που για τα DES είναι ίσως και πέραν του έτους) είναι ιδιαίτερα υψηλός και σχετίζεται με εξαιρετικά αυξημένη πιθανότητα εμφράγματος ή θανάτου. Ενδεικτικά αναφέρεται ότι σε 40 ασθενείς με πρόσφατη εμφύτευση stent, οι οποίοι χειρουργήθηκαν για εξωκαρδιακή αιτία, καταγράφηκαν στη μετεγχειρητική περίοδο 8 θάνατοι, οι οποίοι σχετίσθηκαν με τη διακοπή της κλοπιδογρέλης. Σημειωτέον ότι η χρήση ΗΧΜΒ ή ηπαρίνης δεν προφυλάσσει από τη θρόμβωση του stent και δεν είναι κατάλληλη εναλλακτική αγωγή.

Προτεινόμενος χειρισμός διακοπής αντιαιμοπεταλιακής αγωγής
Μολονότι η χρήση της ασπιρίνης σε ασθενείς με στεφανιαία νόσο είναι ευρεία, ειδικά έπειτα από τοποθέτηση stent, η χρήση της κατά την περιεγχειρητική περίοδο είναι περιορισμένη, καθώς οι χειρουργοί διακόπτουν τη χορήγησή της για το φόβο αιμορραγιών. Μια μεγάλη μεταανάλυση μελετών που περιελάμβανε σχεδόν 50.000 ασθενείς οδήγησε στο συμπέρασμα ότι η συνέχιση της ασπιρίνης αύξησε τον αιμορραγικό κίνδυνο κατά 50%, όμως δε σχετίσθηκε με αύξηση των σημαντικών μειζόνων αιμορραγιών και σημαντικών κλινικών επιπτώσεων. Εξάλλου, ο θρομβωτικός κίνδυνος από διακοπή της ασπιρίνης είναι περίπου τριπλάσιος, αλλά εξαιρετικά αυξημένος όταν υπάρχει πρόσφατο stent. Η ασπιρίνη, επομένως, πρέπει να διακόπτεται αν ο αιμορραγικός κίνδυνος είναι μεγαλύτερος από τον κίνδυνο ενδεχόμενου καρδιακού συμβάντος από τη διακοπή.
Σε ασθενείς οι οποίοι ευρίσκονται σε ΑΑ και εφόσον η επέμβαση στην οποία θα υποβληθούν επιβάλλει τη διακοπή της, προτείνεται ο ακόλουθος περιεγχειρητικός χειρισμός, με τη γνώση ότι η διακοπή της ΑΑ για 4 – 5 μέρες επιτρέπει την εμφάνιση 50% δραστικών αιμοπεταλίων, ενώ διακοπή 7 – 9 ημερών την εμφάνιση 90% δραστικών αιμοπεταλίων, και επίσης με τη γνώση ότι η πλήρης ενδοθηλιοποίηση του BMS (γυμνού) stent απαιτεί 1 μήνα, ενώ του DES (φαρμακοεκλύοντος) stent 12 μήνες ή και περισσότερο:
- Για ασθενείς υψηλού κινδύνου, χωρίς stent, συνιστάται συνέχιση της ασπιρίνης και διακοπή της κλοπιδογρέλης 4 – 5 ημέρες προ του χειρουργείου.
- Για ασθενείς μετρίου κινδύνου συνιστάται συνέχιση της ασπιρίνης και διακοπή της κλοπιδογρέλης 7 – 10 ημέρες προ του χειρουργείου.
- Για ασθενείς χαμηλού κινδύνου συνιστάται διακοπή της ασπιρίνης και της κλοπιδογρέλης 7 – 10 ημέρες προ του χειρουργείου.
- Για ασθενείς με πρόσφατο (4 – 6 εβδομάδες) BMS stent συνιστάται αναβολή της επέμβασης ή άλλως η επέμβαση θα γίνει υπό διπλή ΑΑ. Μετά την «επικίνδυνη» αυτή περίοδο η επέμβαση μπορεί να γίνει υπό ασπιρίνη.
- Για ασθενείς με πρόσφατο (12 μήνες) DES stent συνιστάται αναβολή της επέμβασης ή άλλως η επέμβαση θα γίνει υπό διπλή ΑΑ. Μετά την «επικίνδυνη» αυτή περίοδο η επέμβαση μπορεί να γίνει υπό ασπιρίνη.
Η επανέναρξη της αντιπηκτικής αγωγής καθορίζεται ανάλογα με την αιμόσταση και τον κίνδυνο θρόμβωσης. Γενικά, σε 24 ώρες μπορεί να ξαναρχίσει η ΑΑ. Υπενθυμίζεται ότι η ασπιρίνη αρχίζει να δρα σε λίγα λεπτά, ενώ η κλοπιδογρέλη σε 3 – 6 ημέρες με τη συνήθη δόση των 75 mg (ή σε 2 – 15 ώρες με δόση φόρτισης 300 – 600 mg). Η πρασουγρέλη δρα ταχύτερα, ενώ το νεότερο αντιαιμοπεταλιακό φάρμακο ticagrelor έχει αναστρέψιμη δράση ώστε τα αιμοπετάλια να είναι δραστικά εντός 24 – 48 ωρών από τη διακοπή, με αποτέλεσμα το φάρμακο αυτό να είναι, ίσως, κατάλληλο για «γεφυρική» αγωγή.
Συμπεράσματα
- Πριν διακοπεί η αντιπηκτική αγωγή ελέγχουμε σε ποια ομάδα κινδύνου ανήκει ο ασθενής.
- Εάν ανήκει σε ομάδα υψηλού κινδύνου χορηγούμε «γεφυρική» αγωγή με HXMB.
- Δε διακόπτουμε τη διπλή αντιαιμοπεταλιακή αγωγή σε ασθενή με πρόσφατη τοποθέτηση stent (12 μήνες για DES).
- H αγωγή με HXMB δεν προφυλάσσει από θρόμβωση stent.
- O χρόνος επανέναρξης της αντιθρομβωτικής αγωγής εξαρτάται από την αιμόσταση αλλά και από τον κίνδυνο θρόμβωσης.
Abstract
Tsakonas G. Stopping anticoagulation therapy before general surgery procedures. Iatrika Analekta 2010, 3:305-308
When a certain surgical procedure mandates stopping anticoagulation therapy bridging therapy with low molecular weight heparin should be used if the patient is at high thrombotic risk. Dual antiplatelet therapy with aspirin and clopidogrel should not be discontinued in the early period after stent implantation (1 month for bare metal stents or 12 months for drug eluting stents).
Bιβλιογραφία
- The perioperative management of antithrombotic therapy: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest 2008; 133:299S – 339S.
- The Task Force for Preoperative Cardiac Risk Assessment and Perioperative Cardiac Management in Non-cardiac Surgery of the European Society of Cardiology (ESC) and endorsed by the European Society of Anaesthesiology (ESA). Guidelines for pre-operative cardiac risk assessment and perioperative cardiac management in non-cardiac surgery. Eur Heart J 2009; 30:2.769 – 2.812.
Νοέμβριος 2010








































