Μορφώματα νεογνών προγεννητικά διαγνωσθέντα
Τις τελευταίες δεκαετίες έχει επιτευχθεί σημαντική πρόοδος στην προγεννητική διάγνωση διαφόρων μορφωμάτων-κύστεων, με αποτέλεσμα τον καλύτερο προγραμματισμό για τον τοκετό και την ενδεδειγμένη χειρουργική επέμβαση για το νεογνό σε εξειδικευμένο παιδοχειρουργικό κέντρο.
Γράφουν οι
Γιώργος Μαναϊλόγλου
Παιδοχειρουργός, Παίδων ΜΗΤΕΡΑ
Ελευθερία Ευσταθίου
Η προγεννητική διάγνωση μπορεί να επηρεάσει τόσο το χρόνο όσο και το είδος του τοκετού (φυσιολογικός-καισαρική ή και διακοπή της κύησης σε ορισμένες περιπτώσεις). Οι διαγνωστικές μέθοδοι προγεννητικής διάγνωσης είναι το υπερηχογράφημα (U/S), η μαγνητική τομογραφία (MRI), η αμνιοπαρακέντηση, η βιοψία χοριακών λαχνών, διάφοροι βιοχημικοί δείκτες από το μητρικό αίμα και η διαδερμική αιμοληψία από τον ομφάλιο λώρο.
Υπάρχει μια πλειάδα μορφωμάτων, όγκων και κύστεων που μπορεί να αναπτυχθεί κατά την εμβρυϊκή ζωή. Επίσημη ταξινόμησή τους δεν υπάρχει και έτσι, πέρα από τη διάκρισή τους σε συμπαγείς, κυστικούς ή μικτούς, η καλύτερη ταξινόμηση είναι με βάση την εντόπισή τους (πίνακας 1).
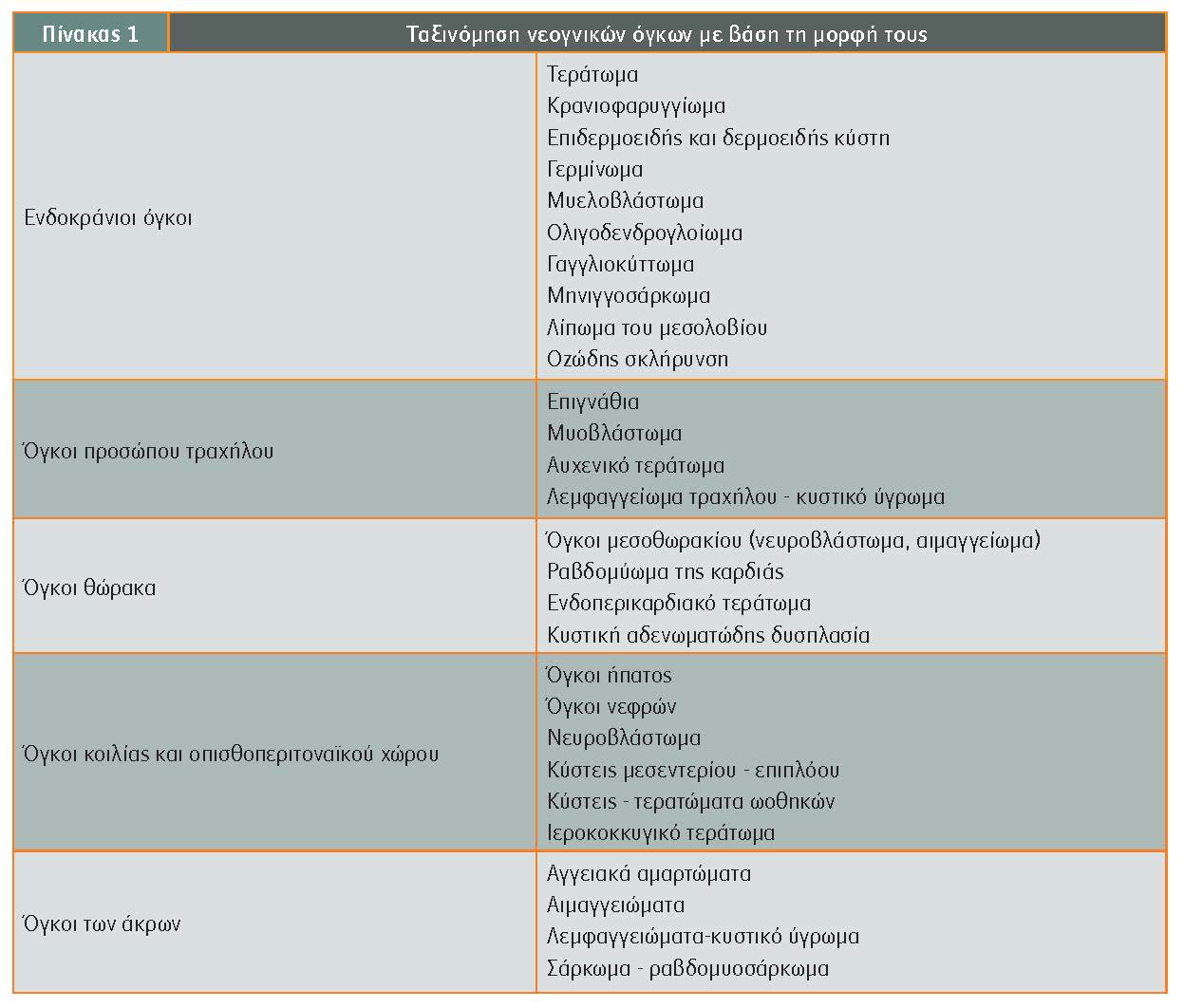
Στη συνέχεια θα γίνει αναφορά σε μορφώματα-όγκους νεογνικούς προγεννητικά διαγνωσθέντων, που έχουν παιδοχειρουργικό ενδιαφέρον.
Ιεροκοκκυγικό τεράτωμα
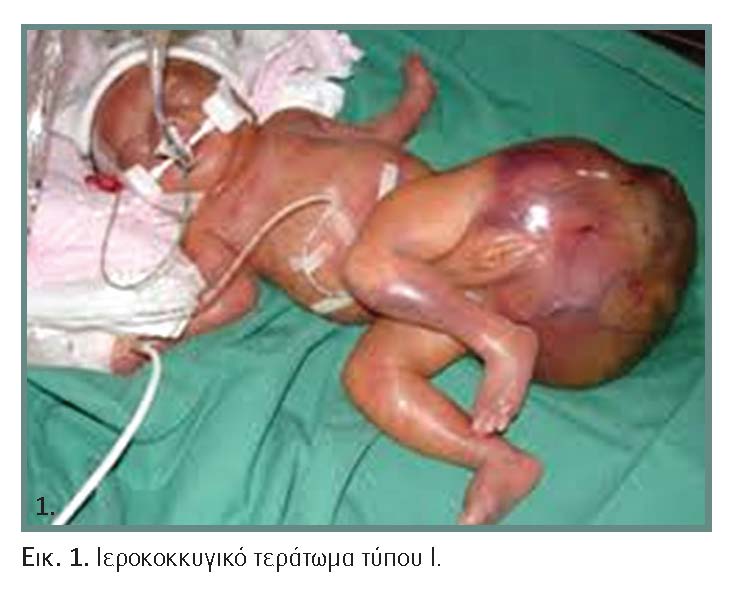
Το ιεροκοκκυγικό τεράτωμα (Ι.Τ.) είναι ένα συγγενές νεόπλασμα και είναι η συχνότερη νεοπλασία στα νεογνά, με επίπτωση 1:35.000 γεννήσεις ζώντων. Στην πλειονότητά τους, αυτοί οι όγκοι είναι καλοήθεις, ακόμη και αυτοί με μεγάλο μέγεθος, γι? αυτό και η πλήρης εξαίρεσή τους επιφέρει την ίαση. Το συγγενές αυτό νεόπλασμα προέρχεται και από τα τρία βλαστικά δέρματα και εμφανίζεται συχνότερα στον κόκκυγα. Το τεράτωμα προκύπτει από αδιαφοροποίητα σωματικά κύτταρα που προέρχονται από το αρχέγονο κομβίο του Hensen.
Τα Ι.Τ. ταξινομούνται σύμφωνα με την AAPSS (American Academy of Pediatrics Surgical Section) ανάλογα με τη θέση τους και τις σχέσεις τους με τους γύρω ιστούς σε:
• ΤΥΠΟΣ I: Όγκοι κυρίως εξωτερικοί, με ελάχιστη προϊερή συμμετοχή (Εικόνα 1).
• ΤΥΠΟΣ ΙΙ: Όγκοι εξωτερικοί, αλλά με σημαντική πυελική επέκταση.
• ΤΥΠΟΣ ΙΙΙ: Όγκοι με επέκταση στην πύελο και στην κοιλία, αλλά οριακά είναι ορατοί και εξωτερικά.
• ΤΥΠΟΣ IV: Όγκοι ενδοπυελικοί, με μόνο προϊερή συμμετοχή, χωρίς να είναι ορατοί εξωτερικά.
Πάντως, η πλειονότητα των όγκων αυτών είναι τύπου Ι και τύπου ΙΙ και μόνο το 10% είναι τύπου IV. Οι όγκοι τύπου IV συνήθως ανευρίσκονται σε μεγαλύτερες ηλικίες δίνοντας συμπτώματα από την πίεση σε γειτονικά όργανα, όπως κατακράτηση ούρων και δυσκοιλιότητα, ενώ είναι πιο συχνή η κακοήθη εξαλλαγή τους.
Το Ι.Τ. μπορεί να είναι κυστικό, συμπαγές ή μικτό στην υπερηχογραφική του εικόνα και μπορεί να περιέχει υπερηχογραφικά χαρακτηριστικά νέκρωσης, κυστικής εκφύλισης, αποτιτάνωσης και αιμορραγικής διήθησης.
Το προγεννητικό υπερηχογράφημα και η MRI είναι εξετάσεις χρήσιμες στη διάγνωση και την ταξινόμηση του όγκου, αλλά και στην παρακολούθηση της πορείας του, για την καλύτερη αντιμετώπιση του νεογνού και τη διασφάλιση της υγείας της μητέρας.
Η πρόγνωση του Ι.Τ. δε σχετίζεται μόνο με το μέγεθός του, αλλά και με το περιεχόμενο. Τα έμβρυα με συμπαγείς μάζες, που εμφανίζουν και έντονη αγγείωση, έχουν χειρότερη πρόγνωση από αυτά με κυστική υφή, χωρίς έντονη αγγείωση. Χαρακτηριστικό, πάντως, του Ι.Τ. είναι η συχνή ανάπτυξη δικτύου αρτηριοφλεβικών αναστομώσεων, με αποτέλεσμα την υποκλοπή αίματος και την ανάπτυξη καρδιακής ανεπάρκειας και κατά συνέπεια ύδρωπα, πολυδραμνίου, πλακουντομεγαλίας και δυστοκίας. Η κατάσταση αυτή του εμβρύου είναι δυνατόν να οδηγήσει σε CκαθρεπτιζόμεναE συμπτώματα στη μητέρα, το λεγόμενο σύνδρομο καθρέπτη (mirror syndrome), γι? αυτό η διαχείριση αυτών των όγκων προϋποθέτει προσεκτική αξιολόγηση και στενή παρακολούθηση από ομάδα γιατρών (ακτινολόγος, γυναικολόγος, χειρουργός παίδων, παιδίατρος-νεογνολόγος).
Ένα πλάνο διαχείρισης ενός προγεννητικά διαγνωσθέντος Ι.Τ. θα μπορούσε να είναι το εξής: αν το έμβρυο έχει καρδιακή ανεπάρκεια ή και πλακουντομεγαλία ή και εμβρυϊκό ύδρωπα, τότε πρέπει να γίνει διακοπή της κύησης, αν το έμβρυο δεν είναι βιώσιμο ή επείγουσα καισαρική τομή, αν το έμβρυο είναι βιώσιμο και άμεση χειρουργική επέμβαση. Αν ο όγκος είναι μικρότερος από 5 εκατοστά, χωρίς τα προαναφερθέντα σημεία, τότε υπό συνεχή παρακολούθηση θα μπορούσε να προγραμματιστεί πρόωρος τοκετός, μετά τις 30 εβδομάδες κύησης ή καισαρική τομή σε τελειόμηνη κύηση, για μικρούς όγκους, με προσοχή στην αποφυγή τραυματισμού του όγκου, σε πολυδύναμο παιδοχειρουργικό κέντρο.
Η θεραπεία του Ι.Τ. είναι πάντοτε χειρουργική. Πραγματοποιείται πλήρης εξαίρεση αυτού αμέσως μετά τη γέννηση και, λόγω της πρόσφυσής του με τον κόκκυγα, απαιτείται και η εκτομή του κόκκυγα, για την αποφυγή υποτροπών. Όλα τα νεογνά με πλήρη εξαίρεση του Ι.Τ. πρέπει να παρακολουθούνται για τα τρία επόμενα χρόνια, για το ενδεχόμενο υποτροπής, άσχετα με το ιστολογικό εύρημα του όγκου. Μελλοντικές κατευθύνσεις για την αντιμετώπιση του προγεννητικού Ι.Τ. με ύδρωπα περιλαμβάνουν τη νεογνοσκοπική εξαίρεση ή την εξάχνωση με υπερήχους υψηλής έντασης.
Κύστεις μεσεντερίου-επιπλόου
Ως κύστεις μεσεντερίου-επιπλόου αναφέρονται οι κύστεις με εντόπιση στο μεσεντέριο ή στο μείζον ή έλασσον επίπλουν. Οι κύστεις μεσεντερίου και επιπλόου είναι γενικά σπάνιες. Αξίζει να σημειωθεί ότι παρότι η θεραπευτική αντιμετώπιση είναι η ίδια, οι κύστεις διαχωρίζονται στο κυστικό λεμφαγγείωμα και στις κύστεις μεσεντερίου και επιπλόου. Το τοίχωμα των πρώτων καλύπτεται από κύτταρα ενδοθηλίου και μπορεί να εντοπίζονται στο μεσεντέριο και στον οπισθοπεριτοναϊκό χώρο και εμφανίζονται νωρίτερα στη ζωή, ενώ το τοίχωμα των δεύτερων καλύπτεται από κύτταρα μεσοθηλίου (κυβοειδή ή κυλινδρικά κύτταρα). Η διαφοροδιάγνωση κατά την εμβρυϊκή ηλικία θα πρέπει να γίνει από τον κυστικό διπλασιασμό του εντέρου, τις κύστεις ωοθηκών και χοληδόχου πόρου, την ψευδοκύστη εκ μηκωνίου, την υδρονέφρωση και το κυστικό τεράτωμα. Οι κύστεις μπορεί να είναι μονές ή πολλαπλές, μονόχωρες ή πολύχωρες να περιέχουν ορό, χυλό ή αιμορραγικό υλικό. Οι πιο συχνές επιπλοκές είναι η εντερική απόφραξη, το volvulus, η ενδοκυστική αιμορραγία, η ρήξη και η συστροφή της κύστης.
Το υπερηχογράφημα και η μαγνητική τομογραφία είναι τα χρησιμότερα εργαλεία για τη διάγνωση και τη διαφοροδιάγνωση. Όταν διαγνωστεί προγεννητικά, η κύηση μπορεί να είναι τελειόμηνη, με φυσιολογικό τοκετό και το νεογνό να οδηγείται στο χειρουργείο, μετά τις απαραίτητες εξετάσεις. Μια ταξινόμηση των κύστεων είναι αυτή που φαίνεται στην εικόνα 2. Στους τύπους 1 και 2 είναι δυνατή η πλήρης εξαίρεσή τους, με ή χωρίς εντερεκτομή, στους τύπους 3 και 4 με οπισθοπεριτοναϊκή επέκταση η χειρουργική αντιμετώπιση είναι πιο πολύπλοκη και με χρήση πιθανά σκληροθεραπείας.

Κύστεις-όγκοι ωοθηκών
Οι κύστεις-όγκοι ωοθηκών που συναντάμε σε έμβρυα και θήλεα νεογνά είναι 4 διαφορετικών τύπων
1. Καλοήθεις κύστεις επιθηλιακής προέλευσης, που είναι και οι πιο συχνές (97% των εμβρυϊκών-νεογνικών κύστεων).
2. Όγκοι κοκκιωδών κυττάρων.
3. Ώριμο κυστικό τεράτωμα.
4. Μεσονέφρωμα.
Αυτές μπορούν να διαγνωστούν με τον προγεννητικό υπέρηχο από τη 19η εβδομάδα κύησης. Χρήσιμη κρίνεται και η χρήση τις MRI. Αυτές οι κύστεις έχουν μέγεθος από 2,5 cm έως και 10 cm και σπανίως έως και 20 cm. Κύστεις με μέγεθος 10 εκατοστά και μεγαλύτερο έχουν ένδειξη για καισαρική τομή, για την αποφυγή ρήξης της κύστης κατά τον τοκετό.
Επιπλοκές αποτελούν η συστροφή, η ρήξη, το αιμοπεριτόναιο, η εντερική απόφραξη, ο στραγγαλισμός της σε συνύπαρξη με περισφιγμένη βουβωνοκήλη, το πολυδράμνιο, η δυστοκία, ακόμη και ο θάνατος του εμβρύου από σοκ, έπειτα από ρήξη.
Η θεραπεία είναι χειρουργική, όταν οι κύστεις είναι μεγαλύτερες των 5 cm σε διάμετρο ή αν έχουν επιπλακεί (ρήξη, αιμορραγία, συστροφή). Οι απλές κύστεις, με μέγεθος μικρότερο των 5 cm, λόγω του ότι μειώνονται τα επίπεδα HCG, μπορεί να υποστραφούν μέσα στους πρώτους έξι μήνες και έτσι παρακολουθούνται με υπέρηχο ή και MRI.
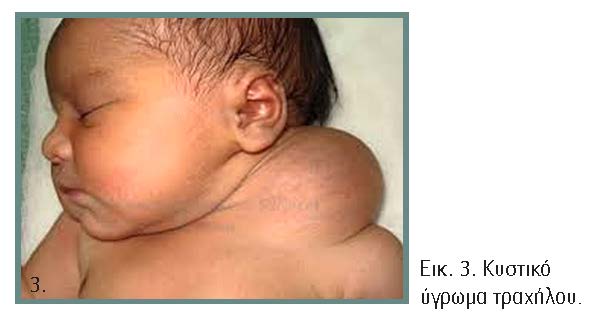
Κυστικό ύγρωμα ή λεμφαγγείωμα τραχήλου
Το κυστικό ύγρωμα ή λεμφαγγείωμα τραχήλου (εικόνα 3) είναι μια συγγενής βλάβη του λεμφικού συστήματος, που εμφανίζεται ως μια πολυκυστική μάζα, πλήρης υγρού, στην πλάγια τραχηλική χώρα. Οφείλεται στη μη επικοινωνία των λεμφαγγείων της περιοχής με το λεμφικό σύστημα. Μπορεί να λάβει μεγάλες διαστάσεις και να προκαλέσει πίεση σε οισοφάγο, αγγεία και αεροφόρο οδό. Όταν μάλιστα η διάγνωση τεθεί πρώιμα, πριν από την 30ή εβδομάδα κύησης, τότε υπάρχει αυξημένη πιθανότητα συνύπαρξης άλλων παθήσεων, όπως το σύνδρομο Turner και το σύνδρομο Noonan, αλλά και ορισμένων χρωμοσωμικών ανωμαλιών, όπως τρισωμίες 13, 18, και 21.
Το κυστικό ύγρωμα, όπως και το τεράτωμα τραχήλου, είναι δυνατόν να διαγνωσθούν κατά την ενδομήτρια ζωή, με τον προγεννητικό υπέρηχο. Χρήσιμη επίσης είναι και η MRI.
Επειδή ο κίνδυνος για μια χρωμοσωμική ανωμαλία προσεγγίζει το 50%, όταν βρεθεί κυστικό ύγρωμα προγεννητικά, συνιστάται αμνιοπαρακέντηση ή CVS (δειγματοληψία χοριακής λάχνης).
Τα κυστικά υγρώματα που διαγιγνώσκονται σε προχωρημένη κύηση, έχουν καλύτερη πρόγνωση, γιατί συνήθως αποτελούν μεμονωμένες διαμαρτίες και υπάρχει μειωμένη πιθανότητα εμφάνισης ύδρωπα, πολυαμνίου και χρωμοσωμικών ανωμαλιών. Ο τοκετός πρέπει πάντα να προγραμματίζεται σε τριτοβάθμιο κέντρο περίθαλψης, για να μπορεί να αντιμετωπιστούν με ασφάλεια η ενδεχόμενη δυστοκία ή δύσπνοια του εμβρύου. Για μεγάλα λεμφαγγειώματα, θα πρέπει να εξασφαλίζεται η αεροφόρο οδός αμέσως μετά τη γέννηση και ενώ το νεογνό βρίσκεται σε πλακουντιακή παροχή.
Η θεραπεία είναι χειρουργική, με την όσο το δυνατόν πληρέστερη αφαίρεση του υγρώματος, με προσοχή στη διαφύλαξη των αγγειακών δομών και των νεύρων της περιοχής.
Bιβλιογραφία
1. Altmann AE, Halliday JL, Giles GG. Associations between congenital malformations and childhood cancer: A register-based case-control study. Br J Cancer 1998; 78: 1.244-1.249.
2. Altman RP, Randolph JG, Lilly JR. Sacrococcygeal teratoma: American Academy of Pediatrics Surgical Section Survey. Journal of Pediatric Surgery, 1974; 9: 389-398.
3. Αναστάσιος Πετρόπουλος. Νεογνική Χειρουργική. Προγεννητική Διάγνωση των Χειρουργικών Συγγενών Διαμαρτιών. Ιατρικές εκδόσεις ΛΙΤΣΑ, Αθήνα 2007; 6: 87-97.
4. Arnold G. Coran, MD. Pediatric Surgery. 7th edition. Prenatal Diagnosis and Fetal Therapy 2012; 5:77-88, Philadelphia, Elsevier.
5. Arnold G. Coran, MD. Pediatric Surgery. 7th edition. Mesenteric and Omental Cysts, 2012; 91:1165-1170, Philadelphia, Elsevier.
6. Carachi R, Grosfeld J, Azmy A. Perinatal Tumors. The Surgery of Childhood Tumors. 2008; 9:145-164.
7. Entezami M, et al. Cystic Hygroma of the Neck. Ultrasound Diagnosis of Fetal Anomalies. 2004; 3:63-65.
8. Grosfeld J, O?Neil J, et al. Ovarian Tumors. Pediatric surgery. 2006; 36: 593-621.
9. Grosfeld J, O?Neil J, et al. Lymphatic Disorders. Pediatric Surgery. 2006; 133:2.137-2.146.
10. Καλμαντής Κ, κ.ά. Υπερηχογραφία. Α΄ Μαιευτική-Γυναικολογική Κλινική Πανεπιστημίου Αθηνών Νοσοκομείο CΑλεξάνδραE, 2010; 7 (1): 31-36,.
11. Spitz L, Coran A. Sacrococcygeal teratoma. Operative Pediatric Surgery, 2013; 77:724-729.
12. Munim S, Nadeem S, Khuwaja NA. The accuracy of ultrasound in the diagnosis of congenital abnormalities. J Pack Med Assoc 2006; 56(1): 16-18.
13. Παπαευθυμίου Όλγα. Υπερηχογράφημα 2ου τριμήνου-Εμβρυϊκοί όγκοι. ΙΑΣΠΙΣ (Ιδεώδες Ασκληπιακό Πάρκο Ιατρικής Σχολής www://panacea.med.uoa.gr/topic.aspx?id=381 [προσπ. 24-11-2015]
14. Shinjiro Hirose. Fetal Surgery for sacrococcygeal teratoma. Clinics in perinatology 2003; 493-506. Fetal treatment center, University of California.
15. (2007) Journal of Perinatology 27,523-526; doi:10.1038/sj.jp7211760
Μάϊος 2016








































