Παχυσαρκία: η νέα επιδημία
Για χιλιάδες χρόνια η παχυσαρκία θεωρούνταν σπάνιο φαινόμενο. Το 1997, όμως, ο Παγκόσμιος Οργανισμός Υγείας (Π.Ο.Υ.) χαρακτήρισε την παχυσαρκία παγκόσμια επιδημία.
Γράφει η
Φούλα Βασιλαρά
Παθολόγος ΥΓΕΙΑ
«πρός γάρ σαρκός εὐεξίην αἵματος
φλεγμονήν ἀνάγκη γίνεσθαι»
(η παχυσαρκία προκαλεί αναγκαστικά
και φλεγμονή του αίματος)
Ιπποκράτης, Περί Διαίτης
Το 2008, ο ΠΟΥ εκτίμησε ότι 1,5 δισεκατομμύριο ενήλικες ήταν υπέρβαροι και τουλάχιστον 500 εκατομμύρια ήταν παχύσαρκοι, με αποτέλεσμα σχεδόν το 35% του παγκόσμιου πληθυσμού να είναι υπέρβαροι και σχεδόν το 12% παχύσαρκοι, σχεδόν δηλαδή 1 στους 2 ανθρώπους να είναι είτε υπέρβαρος είτε παχύσαρκος. Η παχυσαρκία είναι νόσος που σχετίζεται σε σημαντικό βαθμό με τον τρόπο ζωής (life style related disease) και είναι αναμφίβολα «προνόμιο» των οικονομικά εύρωστων κοινωνιών, αν και φαίνεται να επεκτείνεται -όπως όλες οι επιδημίες- και στις οικονομικά αναπτυσσόμενες χώρες.
Υπέρβαρος ορίζεται ο ασθενής του οποίου ο δείκτης μάζας σώματος (BMI – βάρος σε Kg/ύψος στο τετράγωνο) είναι 25-29,9 Kg/m2 και παχύσαρκος ο ασθενής του οποίου το BMI είναι μεγαλύτερο από 30 Kg/m2. Υπάρχει μια περαιτέρω ταξινόμηση των παχύσαρκων: 30-34,9 παχυσαρκία βαθμού Ι, 35-39,9 παχυσαρκία βαθμού ΙΙ και >40 παχυσαρκία βαθμού ΙΙΙ ή κακοήθης παχυσαρκία.
Παρότι ο ανωτέρω ορισμός είναι καθολικά αποδεκτός και ενσωματωμένος σε όλες τις επιδημιολογικές μελέτες, φαίνεται ότι δεν είναι ο καλύτερος δείκτης προσδιορισμού της κοιλιακής παχυσαρκίας. Νεότερες παράμετροι, όπως η μέτρηση της περιμέτρου μέσης στο ύψος του ομφαλού >102 cm στους άντρες και >88 cm στις γυναίκες, φαίνεται να εκτιμούν καλύτερα την κοιλιακή παχυσαρκία, η οποία θεωρείται δυσμενέστερος προγνωστικός δείκτης ανάπτυξης ασθενειών σε σχέση με το BMI. Έτσι η παχυσαρκία θα πρέπει να θεωρείται πιο περίπλοκη νόσος απ? ό,τι υπαινίσσεται ο ορισμός της. Η παχυσαρκία δεν είναι απλώς κάποια κιλά παραπάνω. Είναι μια δυσλειτουργία του λιπώδους ιστού με νευροενδοκρινολογική διάσταση και πολλές απορρέουσες ή συσχετιζόμενες παθήσεις.
Παθήσεις που σχετίζονται με την παχυσαρκία
Αναρίθμητες μελέτες έχουν αποδείξει αυξημένο κίνδυνο για αρτηριακή υπέρταση, σακχαρώδη διαβήτη, στεφανιαία νόσο, υπερλιπιδαιμία, αγγειακό εγκεφαλικό επεισόδιο, γαστροοισοφαγική παλινδρόμηση και τις επιπλοκές της (οισοφάγος Βarrett, αδενοκαρκίνωμα οισοφάγου, διαβρωτική οισοφαγίτιδα), υπνοαπνοϊκό σύνδρομο, χολολιθίαση, συγκεκριμένες μορφές καρκίνου (εντέρου, μαστού, ενδομητρίου), μη αλκοολική λιπώδη διήθηση ήπατος και τις επιπλοκές της (κίρρωση και ηπατοκυτταρικό καρκίνωμα), οστεοαρθρίτιδα, σύνδρομο πολυκυστικών ωοθηκών και υπογονιμότητα.
Αν, μάλιστα, προστεθεί εδώ και η ψυχιατρική διάσταση του προβλήματος με τη χαμηλή αυτοεκτίμηση του παχύσαρκου, τη συνοδό κατάθλιψη και τον κοινωνικό στιγματισμό, τότε γίνεται αντιληπτό ότι το πρόβλημα είναι πολυδιάστατο και η επίλυσή του καθόλου απλή.
Αιτιολογία – παθοφυσιολογία της παχυσαρκίας
Η παχυσαρκία δημιουργείται από μια περίπλοκη αλληλεπίδραση περιβάλλοντος, γενετικής προδιάθεσης και ανθρώπινης συμπεριφοράς. Η έρευνα για την ανακάλυψη νέων, αποτελεσματικότερων θεραπειών για την αντιμετώπισή της οδήγησε στη διαλεύκανση του ρόλου του λιπώδους ιστού και του γαστρεντερικού συστήματος στην παθοφυσιολογία της παχυσαρκίας.
Είναι πλέον γνωστό ότι ο λιπώδης ιστός εκκρίνει ορμόνες και το γαστρεντερικό σύστημα ορμόνες και νευροπεπτίδια. Η ανακάλυψη επίσης του εντεροεγκεφαλικού άξονα και ο σημαντικός ρόλος της πλαστικότητας του υποθαλάμου στη ρύθμιση της όρεξης αποτελούν αντικείμενο συνεχιζόμενης έρευνας για την ανάπτυξη νέων φαρμάκων, που θα στοχεύουν στο κεντρικό νευρικό σύστημα.
Το αίσθημα της πείνας και του κορεσμού ρυθμίζονται κυρίως από τον εντεροεγκεφαλικό άξονα, στον οποίο συμπεριλαμβάνονται οι ορμόνες του ΓΕΣ, το πνευμονογαστρικό νεύρο, ο υποθάλαμος και ανώτερα φλοιικά εγκεφαλικά κέντρα.
Η επικρατούσα άποψη είναι ότι το αίσθημα της όρεξης διεγείρεται από την έκκριση της ακετυλογρελίνης από το στομάχι όταν αυτό είναι άδειο. Η γρελίνη διεγείρει εξειδικευμένα κέντρα στον τοξοειδή πυρήνα του υποθαλάμου. Αυτή η διέγερση ενεργοποιεί το νευροπεπτιδίο Y. Αυτό με τη σειρά του διεγείρει ανώτερα εγκεφαλικά κέντρα που αυξάνουν το αίσθημα της πείνας, για την ικανοποίηση της οποίας αρχίζει η πρόσληψη τροφής. Το αίσθημα του κορεσμού μετά την πρόσληψη τροφής και η έλλειψη της πείνας (ή, διαφορετικά, η έλλειψη της όρεξης) ρυθμίζονται από μια άλλη οδό, την οδό της μελανοτρόπου ορμόνης (αMSH).
Η ενεργοποίηση αυτής της οδού καταστέλλει την πείνα και επιφέρει το αίσθημα του κορεσμού. Ανάμεσα σ? αυτές τις δύο οδούς βρίσκονται οι ορμόνες του ΓΕΣ, όπως η ινσουλίνη, το γλυκογόνο, η χολοκυστονίνη, το πεπτίδιο YY, η οξυντομοντουλίνη (OXM), το πεπτίδιο το ανάλογο του γλυκαγόνου-1 (GLP-1). Οι ορμόνες αυτές, μαζί με το πνευμονογαστρικό, τον υποθάλαμο και τους ανώτερους εγκεφαλικούς πυρήνες, θα σχηματίσουν ένα νευροενδοκρινολογικό κύκλο. Οποιαδήποτε απόκλιση από την ισορροπία αυτού του κύκλου οδηγεί σε αύξηση του βάρους.
Αρκετές επιδημιολογικές μελέτες έχουν αποδείξει με βεβαιότητα τη σχέση παχυσαρκίας και αντίστασης στην ινσουλίνη. Η κοιλιακή παχυσαρκία, διά μέσου της αντίστασης στην ινσουλίνη, οδηγεί στην ανάπτυξη του μεταβολικού συνδρόμου, το οποίο είναι ο προάγγελος της εμφάνισης σακχαρώδους διαβήτη, υπέρτασης και αθηροσκλήρωσης. Τον κεντρικό ρόλο και εδώ διαδραματίζει το κοιλιακό – σπλαχνικό λίπος. Το σπλαχνικό λίπος θα μπορούσε να θεωρηθεί Cενδοκρινής αδέναςE, ο οποίος εκκρίνει έναν αριθμό βιολογικά δραστικών προφλεγμονωδών ουσιών.
Η λεπτίνη είναι μια ορμόνη που παράγεται από τα λιποκύτταρα και επάγει καταστολή της όρεξης και αύξηση της θερμιδογένεσης. Γενετικοί παράγοντες με γονιδιακές μεταλλάξεις στη λεπτίνη και στον υποδοχέα της λεπτίνης (LEP), μεταλλάξεις στον υποδοχέα της μελανοκορτίνης-4 (MC4R) και προοπιομελακορτίνης (POMC), είναι υπεύθυνοι για την εμφάνιση σπάνιων, αλλά σοβαρών συνδρόμων παχυσαρκίας. Οι υποδοχείς αυτοί αποτελούν σήμερα αντικείμενο έρευνας για νέες μελλοντικές θεραπείες.
Η παχυσαρκία στην Ευρώπη
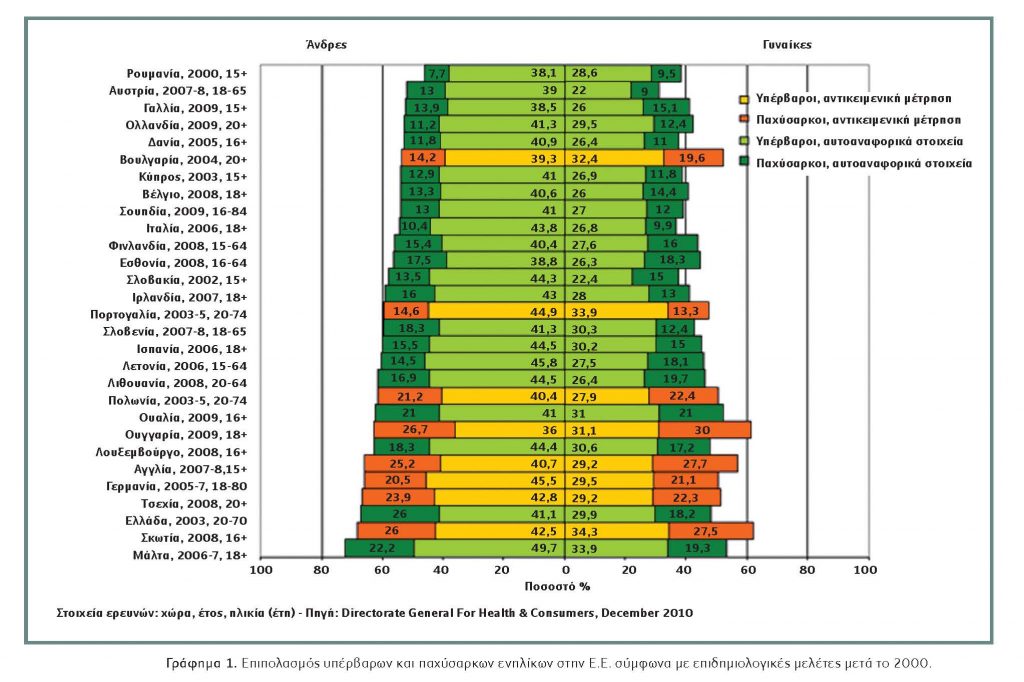
Στο Γράφημα 1 φαίνεται πώς έχει διαμορφωθεί το ποσοστό των υπέρβαρων και παχύσαρκων ενήλικων Ευρωπαίων στην περίοδο 2000-2009, όπως προκύπτει από τα στατιστικά δεδομένα του ΠΟΥ. Μπορεί να διακρίνει κανείς ότι εκείνο που αυξομειώνεται σημαντικά είναι το ποσοστό των παχύσαρκων σε όλες τις χώρες της Ευρωπαϊκής Ένωσης, ενώ το ποσοστό των υπέρβαρων είναι σχετικά πιο σταθερό. Αυτήν την παρατήρηση την επιβεβαιώνουν και πιο πρόσφατα δεδομένα, δηλαδή το πρόβλημα που θα κληθούν να επιλύσουν οι ευρωπαϊκές χώρες τα προσεχή χρόνια, θα είναι το πρόβλημα της παχυσαρκίας και μάλιστα της κακοήθους παχυσαρκίας. Την ίδια πρόκληση αντιμετωπίζουν και οι υπόλοιπες ανεπτυγμένες χώρες.
Η παχυσαρκία διεθνώς σήμερα
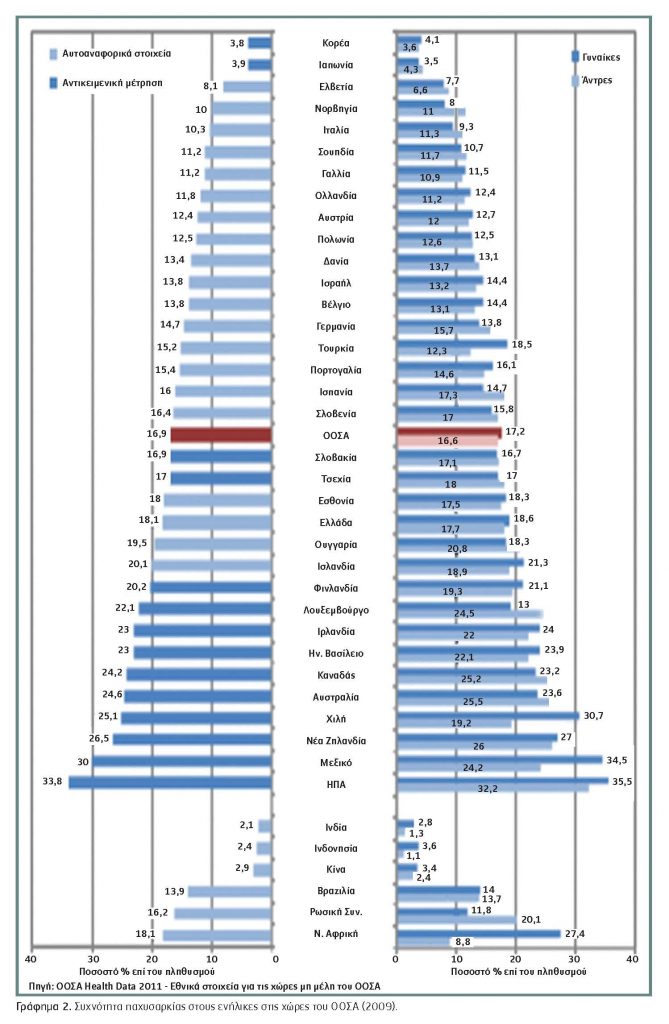
Στο Γράφημα 2 απεικονίζεται η διαμόρφωση του ποσοστού της παχυσαρκίας παγκόσμια. Το 1989 η Κίνα δεν αντιμετώπιζε πρόβλημα παχυσαρκίας, γιατί το 65% των Κινέζων εκτελούσαν χειρωνακτική εργασία και κατανάλωναν λιγότερες θερμίδες. Η ελάττωση της χειρωνακτικής εργασίας με την παράλληλη αύξηση των ημερησίως προσλαμβανομένων θερμίδων οδήγησε σε αύξηση της παχυσαρκίας σε συνολικό ποσοστό έως 5% και σε μερικές πόλεις τώρα ξεπερνά το 20%.
Ο Καναδάς είναι μια χώρα στην οποία η παχυσαρκία έχει αυξηθεί δραματικά τα τελευταία χρόνια. Αντικειμενικές μετρήσεις του ύψους και του βάρους των Καναδών -και όχι αυτοαναφερόμενες από τους συμμετέχοντες, όπως ισχύει για τις περισσότερες χώρες- προσδιόρισαν ότι το 27,3% των Καναδών είχαν BMI>30. Το Μεξικό έχει την υψηλότερη συχνότητα παχυσαρκίας στις χώρες του Οργανισμού Οικονομικής Συνεργασίας και Ανάπτυξης (ΟΟΣΑ). Οι ΗΠΑ έχουν το δεύτερο υψηλότερο ποσοστό παχυσαρκίας μετά το Μεξικό. Σήμερα το 65% των Αμερικανών είναι είτε υπέρβαροι είτε παχύσαρκοι, με την κακοήθη παχυσαρκία να αυξάνεται δραματικά από 1,3% το 1970 σε 5,7% το 2008. Λίγο χαμηλότερα ποσοστά παχυσαρκίας σε σχέση με την Αμερική παρουσιάζει η Αυστραλία και ακολουθεί η Νέα Ζηλανδία.
Στο Γράφημα 3 απεικονίζονται τα αποθαρρυντικά δεδομένα της χώρας μας όσον αφορά στην παιδική παχυσαρκία, ειδικά στα αγόρια. Κι ενώ σε μερικές χώρες υπάρχουν ισχυρά δεδομένα ότι η εξέλιξη της επιδημίας φαίνεται να αναχαιτίζεται (Κορέα, Ελβετία, Ιταλία, Ουγγαρία, Αγγλία) ή υπάρχει ήπια αύξηση (Ισπανία και Γαλλία), στην πλειονότητα των υπόλοιπων χωρών του OΟΣΑ παρατηρούνται ανοδικές τάσεις. Ας ελπίσουμε ότι τα στατιστικά μοντέλα που προβλέπουν ότι 2 στους 3 ενήλικες θα είναι είτε υπέρβαροι είτε παχύσαρκοι στις περισσότερες χώρες του ΟΟΣΑ έως το 2020, να μην επαληθευτούν.
Η παχυσαρκία στη χώρα μας
Στην πρώτη εθνική επιδημιολογική μελέτη που διεξήχθη το 2003 στη χώρα μας για την παχυσαρκία, προέκυψαν δύο ενδιαφέροντα στοιχεία:
1. Οι γυναίκες παρουσιάζουν μεγαλύτερη επίπτωση κοιλιακής παχυσαρκίας, ειδικά μετά την εμμηνόπαυση.
2. Οι άντρες συνολικά είναι πιο παχύσαρκοι σε σχέση με τις γυναίκες, γεγονός πού έρχεται σε αντίθεση με τις υπόλοιπες ευρωπαϊκές χώρες, όπου η συνολική παχυσαρκία παρουσιάζεται υψηλότερη στις γυναίκες.
Αντίστοιχα δεδομένα προκύπτουν και για την παιδική παχυσαρκία στη χώρα μας.
Σε μια σχετικά πρόσφατη εθνική μελέτη (2003), βρέθηκε ότι το συνολικό ποσοστό παχυσαρκίας διαμορφώνεται πάνω από 40% για τα αγόρια και πάνω από 30% για τα κορίτσια. Η παιδική και εφηβική παχυσαρκία στη χώρα μας, όπως φαίνεται και στο Γράφημα 3, λαμβάνει ανησυχητικές διαστάσεις και αυτό οφείλεται αφενός στην απότομη μετάβαση από την παραδοσιακή μεσογειακή διατροφή στο δυτικό τρόπο διατροφής και αφετέρου στην έλλειψη φυσικής δραστηριότητας, με τα Ελληνόπουλα να κατέχουν τη θλιβερή πρώτη θέση σε παχυσαρκία στην Ευρώπη, καθώς και σε ώρες τηλεθέασης.
Πού οφείλεται η αύξηση της παχυσαρκίας
Αρχίζοντας από το 1980, η αύξηση της παχυσαρκίας συνέπεσε με πολλές αλλαγές στη φυσική δραστηριότητα και στην αφθονία του φαγητού. Θα μπορούσε κανείς να διακρίνει μια έκρηξη της παχυσαρκίας που συμπίπτει με την εισαγωγή των ηλεκτρονικών υπολογιστών, την αυξημένη τηλεθέαση, τη χρήση ιδιωτικού αυτοκινήτου και όχι της δημόσιας συγκοινωνίας, την αστικοποίηση και τη διαμόρφωση μη φιλικών στο περπάτημα πόλεων.
Η έλλειψη φυσικής δραστηριότητας με την παράλληλη αύξηση της προσφερόμενης μερίδας φαγητού και την αυξημένη προσφορά υπερσυμπυκνωμένων τροφών πλούσιων σε υδατάνθρακες και κεκορεσμένα λίπη, σχετικά φθηνών, με ελκυστικό διαφημιστικό πλαίσιο, δημιούργησαν έναν «εθισμένο» παχύσαρκο άνθρωπο, που ξεπερνά συχνά το επίπεδο κορεσμού αναζητώντας όλο και μεγαλύτερη απόλαυση διά μέσου της έκκρισης ντοπαμίνης από τον εγκέφαλο.
Ο ρόλος του παθολόγου και του γιατρού πρωτοβάθμιας περίθαλψης
Στην Αμερική έχει βρεθεί ότι μόνο 1 στους 3 γιατρούς πρωτοβάθμιας περίθαλψης θα υπολογίσει το ΒΜΙ στην πρώτη επίσκεψη. Δεν υπάρχουν δεδομένα για την περίμετρο μέσης. Στη χώρα μας δεν υπάρχουν δεδομένα ούτε για το BMI ούτε για την περίμετρο μέσης.
Η έλλειψη ενδιαφέροντος από τους γιατρούς πρωτοβάθμιας περίθαλψης να υποβάλλουν εστιασμένες ερωτήσεις για την παχυσαρκία οφείλεται:
- στην πλημμελή εκπαίδευση στο πανεπιστήμιο και στην ειδικότητα για την παχυσαρκία,
- στην αντίληψη ότι δεν μπορεί ν? αλλάξει η συμπεριφορά των ασθενών,
- στην έλλειψη αποτελεσματικής φαρμακευτικής θεραπείας,
- στην έλλειψη χρόνου,
- στην έλλειψη ενημερωτικού υλικού,
- στην έλλειψη υποδομών και κέντρων παραπομπής των παχύσαρκων,
- στην αντίληψη ότι η παχυσαρκία δεν είναι νόσος,
- στην αντίληψη ότι η απώλεια βάρους είναι προσωρινή,
- στην αντίληψη των Ελλήνων ασθενών να αναφέρονται απευθείας στους ειδικούς,
- στην έλλειψη εκπαίδευσης ότι οι παχύσαρκοι ασθενείς θα πρέπει να παραπέμπονται σε διαιτολόγο, ψυχολόγο, ενδοκρινολόγο, σύμβουλο παχυσαρκίας και σε χειρουργό παχυσαρκίας.
Σε όλες τις προηγμένες χώρες ο οικογενειακός γιατρός θα ολοκληρώσει το ιστορικό του ασθενούς και θα προσπελάσει πιο σφαιρικά το πρόβλημα της παχυσαρκίας. Σ? ένα τέτοιο εστιασμένο ιστορικό πρέπει να τίθενται οι ακόλουθες ερωτήσεις:
- Ποιοι πιθανοί παράγοντες συνεισφέρουν στην παχυσαρκία (υποκείμενα νοσήματα όπως υποθυρεοειδισμός, νόσος Cushing, υποθαλαμικές διαταραχές, σύνδρομο πολυκυστικών ωοθηκών, γενετικά σύνδρομα);
- Λαμβάνονται φάρμακα όπως ινσουλίνη, σουλφονυλουρίες, θειαζολινεδιόνες, κορτικοειδή, ψυχιατρικά φάρμακα, σταθεροποιητικά του συναισθήματος, αντιεπιληπτικά, ορμόνες;
- Ποιοι είναι οι στόχοι του ασθενούς και ποιες οι προσδοκίες του;
- Πόσο αποφασισμένος είναι ο ασθενής να συμμετάσχει σε πρόγραμμα απώλειας βάρους;
- Ποιος είναι ο κίνδυνος επιπλοκών λόγω της παχυσαρκίας;
- Πόση ψυχολογική υποστήριξη και τι είδους βοήθεια χρειάζεται;
Η αντιμετώπιση του προβλήματος
Η θεραπεία της παχυσαρκίας εστιάζει κυρίως σε 4 στόχους: στη δίαιτα, στην άσκηση, στην τροποποίηση της συμπεριφοράς και στη χειρουργική αντιμετώπιση. Επί του παρόντος, η βαριατρική χειρουργική είναι η πιο αποτελεσματική θεραπεία, με τα καλύτερα μακροπρόθεσμα αποτελέσματα, στη διατήρηση της απώλειας του βάρους και στην αναστροφή του σακχαρώδους διαβήτη, δύο νοσήματα που βαίνουν σχεδόν παράλληλα.
Έχουν περιγραφεί πολλές δίαιτες, η ανάλυση των οποίων ξεφεύγει από τους σκοπούς αυτού του κεφαλαίου. Το βέβαιο είναι ότι η μεγαλύτερη απώλεια βάρους επιτυγχάνεται όταν η δίαιτα συνδυάζεται με τροποποίηση της συμπεριφοράς και γυμναστική, όταν η συμβουλευτική παρέμβαση γίνεται πρόσωπο με πρόσωπο, όταν τα δύο παραπάνω γίνονται με εντατικοποιημένο τρόπο. Όμως, οι περισσότερες μελέτες με τη συμμετοχή γιατρών πρωτοβάθμιας περίθαλψης με απλή συμβουλευτική και υποκατάστατα διατροφής δεν απέδειξαν απώλεια βάρους πάνω από 5%-10% του συνολικού βάρους, το οποίο θεωρείται κλινικά σημαντικό. Μόνο με την προσθήκη φαρμακευτικής αγωγής phentermine/topiramate ή lorcaserin και εντατικοποιημένης συμβουλευτικής επετεύχθη απώλεια βάρους >5%, γεγονός που αποδεικνύει ότι το ανθρώπινο σώμα αντιστέκεται με κάθε τρόπο στην απώλεια βάρους, για λόγους που ακόμα δε γνωρίζουμε.
Τα οφέλη από την απώλεια βάρους (αρκεί αυτή να είναι κλινικά σημαντική, δηλαδή 5%-10% του συνολικού βάρους) είναι:
- Η μείωση της θνητότητας κατά 5%-10%.
- Η μείωση της συστολικής αρτηριακής πίεσης κατά 10 mmHg και της διαστολικής κατά 20 mmHg σε ποσοστό 20%-25%.
- Η ελάττωση της γλυκόζης νηστείας κατά 30%-50%.
- Η μείωση της HbA1C.
- Η ελάττωση των λιπιδίων.
- Η μείωση της ολικής χοληστερόλης κατά 10%.
- Η μείωση της LDL κατά 15%.
- Η μείωση των τριγλυκεριδίων κατά 30%.
- Η αύξηση της HDL κατά 8%.
Αν μάλιστα αναφερθούμε και σε οικονομικές παραμέτρους, τότε είναι δυνατόν με την αναχαίτιση του προβλήματος να μειωθεί το συνολικό κόστος υγείας κατά 2%-7%.
Μέτρα πρόληψης και στρατηγικές
Αναγνωρίζοντας το πρόβλημα της παχυσαρκίας ως παγκόσμια απειλή, ο ΠΟΥ προσπαθεί να θεσμοθετήσει στρατηγικές και μέτρα πρόληψης που προωθούν την υγιεινή διατροφή και ενθαρρύνουν τη φυσική δραστηριότητα.
Βεβαίως, εκτός από τις γενικές στρατηγικές η κάθε χώρα θα πρέπει να υιοθετήσει και τα δικά της «εθνικά» μέτρα, τα οποία θα είναι προσαρμοσμένα στο δικό της κοινωνικοοικονομικό επίπεδο, την κουλτούρα και την εθνικότητα.
Σε ατομικό επίπεδο, οι άνθρωποι οφείλουν να αυξήσουν το βαθμό ενημέρωσης, να περιορίσουν τις τροφές που είναι πλούσιες σε κεκορεσμένα λιπαρά, τους υδατάνθρακες και το αλάτι, να αυξήσουν την κατανάλωση λαχανικών και φρούτων και να συμμετέχουν σε πρόγραμμα καθημερινής δραστηριότητας, με περπάτημα τουλάχιστον μισής ώρας ημερησίως.
Συμπερασματικά, η παχυσαρκία είναι ένα σύγχρονο πρόβλημα και απαιτεί σύγχρονες λύσεις με τη συνεργασία κυβερνήσεων, του Παγκόσμιου Οργανισνού Υγείας, εθνικών φορέων και πολλών ιατρικών και μη ειδικοτήτων (διαιτολόγων, ψυχολόγων, γυμναστών, πολεοδόμων), αφού δεν μπορούμε να επιστρέψουμε στο παρελθόν και να γίνουμε εκ νέου τροφοσυλλέκτες.
Βιβλιογραφία
1. World Health Organization. Regional Office for Europe. Country profiles on nutrition, physical activity and obesity in the 53 WHO European Region Member States. Methodology and summary. 2013, www.euro.who.int.
2. World Health Organization. Obesity and overweight. Fact sheet No 311, March 2013, www.who.int/mediacentre/factsheets/fs311/en/.
3. Loe S, Chin MC, Deurenberg-Yap. Review on epidemic of obesity. Ann Acad Med Singapore 2009; 38: 57-65.
4. Ngyen D, El-Serag H. The epidemiology of obesity. Gastrenterol Clin North Am 2010; 39: 1-7.
5. European Union. Directorate-General for Health and Consumers. Strategy for Europe on nutrition, overweight and obesity-related health issues. Implementation progress report. December 2010.
6. OECD. Obesity Update 2012. www.oecd.org/health/prevention.
7. Ogden CL, Carrol MD, Kit BK, Flegal KM. Prevalence of obesity and trends in body mass index among US children and adolescents, 1999-2010. JAMA 2012; 307: 483-490.
8. Khan A, Raza S, Khan Y, et al. Current updates in the medical management of obesity. Recent Patents Endocr Metabol Immune Drug Discovery 2012; 6:1-12.
9. Forman-Hoffman V, Little A, Wahls T. Barriers to obesity management: a pilot study of primary care clinicians. BMC Family Practice 2006; 7 :35. Doi: 10.1186/1471-2296-7-35.
10. Carvajal R, Wadden TA, Tsai AG, et al. Managing obesity in primary care practice: a narrative review. Ann NY Acad Sci 2013; 1281: 191-206.
11. Appel LJ, Clark JM, Yeh HC, et al. Comparative effectiveness of weight-loss interventions in clinical practice. NEJM 2011; 365: 1.959-1.968.
12. Yanovski SZ. Obesity treatment in primary care – Are we there yet. NEJM 2011; 365: 2.030-2.031.
13. Tzotzas T, Kapantais E, Tziomalos K, et al. Prevalence of overweight and abdominal obesity in Greek children 6-12 years old: Results from the National Epidemiological Survey. Hippokratia 2011; 15: 48-53.
14. Karantais E, Tzotzas T, Ioannidis I, et al. First National Epidemiological Survey on the prevalence of obesity and abdominal fat distribution in Greek adults. Ann Nutr Metab 2006; 50: 330-338.
15. Koukoulis GN, Sakka C, Katsaros F, et al. High rates of obesity prevalence in adults living in Central Greece: Data from the Argos Study. Hormons 2010; 9: 253-262.
16. Acosta A, Dayyeh B KA, Port J, et al. Recent Advances in Clinical Practice Challenges and Opportunities in the Management of Obesity. Gut 2014; 63: 687-695.
Νοέμβριος 2014








































