Συγγενής διαφραγματοκήλη
Η συγγενής διαφραγματοκήλη (ΣΔΚ) χαρακτηρίζεται από πρόπτωση των ενδοκοιλιακών σπλάχνων στο θώρακα, δια μέσου φυσιολογικών ή παθολογικών τρημάτων του διαφράγματος (εικόνα 1).
Γράφουν οι
Φωτεινή Γεντίμη MD, PhD
Χειρουργός Παίδων, Παίδων ΜΗΤΕΡΑ
Φωτεινή Φίλη MD
Χειρουργός Παίδων, Παίδων ΜΗΤΕΡΑ
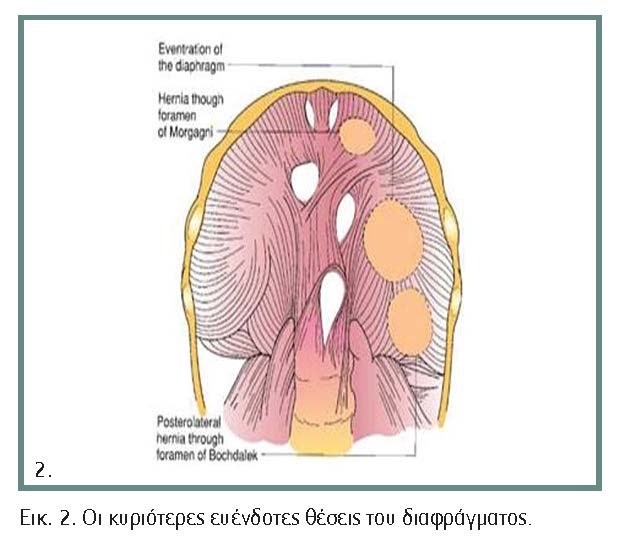
Οι κυριότερες ευένδοτες θέσεις του διαφράγματος είναι το τρήμα του Larrey ή Morgagni ή στερνοπλευρική σχισμή και το τρήμα ή τρίγωνο του Bochdalek ή οσφυοπλευρική σχισμή (εικόνα 2).
Παθολογοανατομικοί τύποι διαφραγματοκηλών:
1. Bochdalek ή οπισθοπλαγία διαφραγματοκήλη: Είναι η πιο συχνή, με ποσοστό εμφάνισης πάνω από 95%. Η πλειονότητα βρίσκεται στην αριστερή πλευρά (80%-85%), 10%-15% στη δεξιά και 1% αμφοτερόπλευρη. Η αναστολή της σύγκλισης της πλευροπεριτοναϊκής πτυχής, στην οπισθοπλάγια μοίρα του διαφράγματος (τρήμα του Bochdalek), συμβαίνει μεταξύ της 8ης και 10ης εμβρυϊκής εβδομάδας. Μετά τη 10η εμβρυϊκή εβδομάδα, μέρος των ενδοκοιλιακών σπλάχνων που επιστρέφουν στην κοιλιακή χώρα, προπίπτουν μέσω του τρήματος του Bochdalek μέσα στη θωρακική κοιλότητα. Η παρουσία των σπλάχνων μέσα στο θώρακα, με τη συνεχή και μακροχρόνια ενδομήτρια πίεση, εμποδίζει τη φυσιολογική ανάπτυξη των πνευμόνων, προκαλώντας διαφόρου βαθμού πνευμονική υποπλασία στο σύστοιχο πνεύμονα. Μικρότερες, αλλά σημαντικές βλάβες μπορεί να εμφανίζει και ο ετερόπλευρος πνεύμονας. Έχει υψηλή θνητότητα (εικόνα 2).
2. Συγγενής χάλαση ή ανύψωση του διαφράγματος (Diaphragmatic eventration): Η διάγνωσή της τίθεται όταν υπάρχει ανώμαλη θέση – άνωση τμήματος ή ολοκλήρου του διαφράγματος μέσα στη θωρακική κοιλότητα. Αυτός ο σπάνιος τύπος CDH δημιουργείται λόγω της συγγενούς μυϊκής υποπλασίας του διαφράγματος κατά την εμβρυϊκή περίοδο, που έχει σαν αποτέλεσμα τον ελαττωμένο μυϊκό τόνο και την πρόπτωση ενδοκοιλιακών σπλάχνων μέσα στο θώρακα. Η κατάσταση αυτή προσομοιάζει σε διαφραγματοκήλη με κηλικό σάκο. Στο 50% των περιπτώσεων εκδηλώνεται κατά τη νεογνική περίοδο ή τη βρεφική ηλικία. Είναι συχνότερα η αριστερή σε σχέση με τη δεξιά, σε αναλογία 2:1. Στο 50% των περιπτώσεων η συγγενής χάλαση του διαφράγματος μπορεί να είναι ασυμπτωματική λόγω της μικρής ανύψωσής του, οπότε η διάγνωση μπορεί να είναι τυχαίο εύρημα, έπειτα από μια απλή ακτινογραφία θώρακα. Στο υπόλοιπο ποσοστό εκδηλώνεται συνήθως με έντονα συμπτώματα αναπνευστικής δυσχέρειας με βαριά γενική κατάσταση, συνήθως αμέσως μετά τη γέννηση. Σε άλλες, πιο ήπιες κλινικές μορφές, η διαμαρτία εκδηλώνεται με υποτροπιάζουσες λοιμώξεις από το αναπνευστικό σύστημα. Οι κυριότερες συνυπάρχουσες ανωμαλίες είναι της στροφής και της καθήλωσης του εντέρου (Malrotation), που συνυπάρχουν σχεδόν σε όλες τις περιπτώσεις, ενώ σπανιότερα αναφέρονται υποπλασία του σύστοιχου πνεύμονα ή συγγενείς καρδιοπάθειες. Η διάγνωση βασίζεται στην εργαστηριακή μελέτη, αφορά κυρίως την οξεοβασική ισορροπία, την απλή ακτινογραφία του θώρακα, τη μελέτη του οισοφάγου, του στομάχου, του δωδεκαδακτύλου, τη διάβαση του παχέος εντέρου, την υπερηχοτομογραφία και την αξονική τομογραφία. Η διαφορική διάγνωση θα γίνει από τη διαφραγματοκήλη του Bochdalek, την παράλυση του διαφράγματος και την πνευμονία. Τα αποτελέσματα από τη χειρουργική θεραπεία είναι απόλυτα ικανοποιητικά, με θνητότητα εξαιρετικά χαμηλή (εικόνα 2).
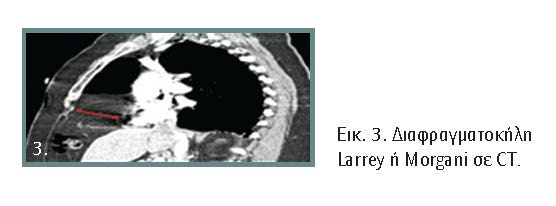
3. Διαφραγματοκήλη Larrey ή Morgagi ή οπισθοστερνική: Είναι η σπανιότερη και αντιστοιχεί στο 5%-7% των διαφραγματοκηλών. Είναι μικρότερη σε μέγεθος, αλλά σπάνια εκδηλώνεται κατά τη νεογνική ηλικία. Η εντόπισή της είναι μόνο οπισθοστερνική και τα σπλάχνα που προσπίπτουν μέσα σε αυτή είναι συνήθως το παχύ έντερο, σπάνια ο στόμαχος και σπανιότερα το λεπτό έντερο ή συμπαγή σπλάχνα. Οι οπισθοστερνικές διαφραγματοκήλες συνήθως είναι ασυμπτωματικές. Τα συμπτώματα συνήθως είναι πιο ήπια και άτυπα και προέρχονται από το αναπνευστικό ή το πεπτικό σύστημα (εικόνες 2, 3).
Η συχνότητα σε σχέση με τις γεννήσεις είναι 1:4.000 ζώντα νεογνά ενώ σε σχέση με το φύλο, η αναλογία αγόρια προς κορίτσια είναι 1:1
Συνυπάρχουσες διαμαρτίες
Συνυπάρχουσες διαμαρτίες συνυπάρχουν σε ποσοστό που ανέρχεται στο 40%-50% των περιπτώσεων. Έτσι, η διαφραγματοκήλη ανευρίσκεται σε ασθενείς που πάσχουν από μεγάλο αριθμό χρωματοσωμικών ανωμαλιών και συνδρόμων, όπως η τρισωμία 18, το σύνδρομο Turner (45XO), το σύνδρομο Fryns, το σύνδρομο Goldenhar, το σύνδρομο Beckwith-Wiedeman, το σύνδρομο Pierre-Robin, το σύνδρομο Goultz-Goulen και η συγγενής ερυθρά, συγγενείς καρδιοπάθειες, οι μηνιγγομυελοκήλες, οι σκελετικές ανωμαλίες, οι ατρησίες εντέρου και οι νεφρικές ανωμαλίες.
Οι συγγενείς ανωμαλίες που επηρεάζουν τη θνησιμότητα είναι οι χρωμοσωμικές ανωμαλίες και οι συγγενείς καρδιοπάθειες. Η επιβίωση των νεογνών με ΣΔΚ, χωρίς άλλες συγγενείς ανωμαλίες, είναι 67%, ενώ των νεογνών με συνυπάρχουσες συγγενείς καρδιοπάθειες είναι 41%. Από τις συγγενείς καρδιοπάθειες, η πιο συχνή (42%), η μεσοκοιλιακή επικοινωνία, δεν έχει σημαντική επίδραση στην επιβίωση, τα νεογνά με μονήρη κοιλία (14%) έχουν επιβίωση <5% και αυτά με μετάθεση μεγάλων αγγείων (2,5%) δεν επιβιώνουν. Εκτός από τις συνυπάρχουσες συγγενείς ανωμαλίες, στην επιβίωση των νεογνών με ΣΔΚ παίζει καθοριστικό ρόλο και η ιατρογενής βλάβη του πνεύμονα, που δημιουργείται από την υπερβολικά επιθετική ανάνηψη και τον τραυματικό μηχανικό αερισμό σε έδαφος υποπλαστικών πνευμόνων. Η επιβίωση σχετίζεται με υπερηχογραφικές μετρήσεις του όγκου των πνευμόνων συγκρινόμενες με την περίμετρο της κεφαλής (lung to head ratio/LHR).
• Παθοφυσιολογία: Η κύρια αιτία για την ανάπτυξη της αναπνευστικής δυσχέρειας των νεογνών είναι η παρουσία της πνευμονικής υποπλασίας. Η υποξία και η υπερκαπνία οδηγεί σε αγγειοσύσπαση της πνευμονικής αρτηρίας και ανάπτυξη πνευμονικής υπέρτασης. Αυτό προκαλεί αναστροφή του shunt, με αποτέλεσμα την αναστροφή της αιματικής ροής από τις δεξιές στις αριστερές καρδιακές κοιλότητες δια του αρτηριακού πόρου και του ωοειδούς τρήματος, οδηγώντας τελικά το νεογνό σε κατάσταση φαύλου κύκλου.
• Κλινική εικόνα: Τα περισσότερα νεογνά εμφανίζουν εικόνα αναπνευστικής δυσχέρειας και κυάνωση αμέσως μετά τη γέννηση μέσα στη αίθουσα τοκετού. Ένα μικρό ποσοστό των νεογνών, που φθάνει το 5%, εμφανίζουν ήπια κλινική εικόνα και η διάγνωση τίθεται αργότερα, κατά τη βρεφική ή την παιδική ηλικία. Από την κλινική εξέταση διαπιστώνεται σκαφοειδής κοιλιά, απουσία αναπνευστικού ψιθυρίσματος στο πάσχον ημιθωράκιο, εντερικοί ήχοι μέσα στο θώρακα και παρεκτόπιση των καρδιακών ήχων, συνήθως στο αντίθετο ημιθωράκιο. Η ακτινολογική εικόνα είναι χαρακτηριστική λόγω της παρουσίας εντερικών ελίκων στο πάσχον ημιθωράκιο, αλλά και τη μεγάλη μετατόπιση της καρδιάς και των μεγάλων αγγείων στο αντίθετο με την πάσχουσα πλευρά ημιθωράκιο. Η διάγνωση της πάθησης θα γίνει από τα κλινικά ευρήματα και τη χαρακτηριστική ακτινογραφική εικόνα.
• Διαφορική διάγνωση: Αυτή βασίζεται στην απλή ακτινογραφία θώρακα, το υπερηχογράφημα, την αξονική τομογραφία και τον έλεγχο του γαστρεντερικού. Η διαφορική διάγνωση περιλαμβάνει όγκους, συγγενή αδενωματώδη κυστική δυσπλασία, βρογχογενείς κύστεις, πάρεση διαφράγματος, συγγενή χάλαση ημιδιαφράγματος, πνευμονικές κύστεις, πνευμονικό απόλυμα και πλευριτικές συλλογές.
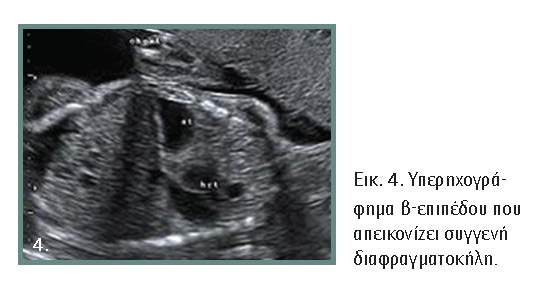
• Προγεννητική διάγνωση: Κύριο εύρημα του προγεννητικού ελέγχου είναι το πολυάμνιο. Το υπερηχογράφημα απεικονίζει τις εντερικές έλικες μέσα στο θώρακα από τη 12η εμβρυϊκή εβδομάδα. Η διάγνωση τίθεται μετά τη 16η εβδομάδα. Άλλες εξετάσεις είναι η μαγνητική τομογραφία και το υπερηχογράφημα β-επιπέδου. Η σημασία της προγεννητικής διάγνωσης συνίσταται στη διακομιδή της επιτόκου σε τριτοβάθμιο κέντρο και παρέχει τον απαραίτητο χρόνο για προγεννητική εκτίμηση από το χειρουργό παίδων και το νεογνολόγο. Σε ορισμένα ειδικά κέντρα εμβρυϊκής χειρουργικής γίνεται η αποκατάσταση του διαφράγματος κατά την εμβρυϊκή περίοδο (εικόνα 4)
• Τοκετός: Σε μια πρόσφατη μεγάλη πολυκεντρική μελέτη σε 357 νεογνά με ΣΔΚ, διαπιστώθηκε ότι η πλέον κατάλληλη ηλικία κύησης στην οποία πρέπει να γίνει ο τοκετός, είναι μεταξύ 37-38 εβδομάδων. Όσον αφορά στο είδος του τοκετού, φαίνεται ότι είναι προτιμότερη η καισαρική τομή, δεδομένου ότι η επιβίωση χωρίς ECMO στα νεογνά με ΣΔΚ ήταν 60% μετά από καισαρική τομή και 49% μετά από φυσιολογικό τοκετό (ρ <0,05)
Η χειρουργική αντιμετώπιση
Η χειρουργική επέμβαση μπορεί να γίνει όταν τα αέρια αίματος φθάσουν σε φυσιολογικά επίπεδα και δεν υπάρχει σημαντική διαφορά μεταξύ των δειγμάτων αίματος που προέρχονται αγγεία πριν το βοττάλειο πόρο και μετά από αυτόν ή το υπερηχοκαρδιογράφημα δείχνει μείωση της πνευμονικής πίεσης και των περιφερικών πνευμονικών αντιστάσεων.
Η χειρουργική προσπέλαση μπορεί να γίνει με ανοικτή λαπαροτομία, λαπαροσκοπικά ή ρομποτική. Γίνεται ανάταξη των ενδοκοιλιακών σπλάχνων στην περιτοναϊκή κοιλότητα, σύγκλιση του χάσματος με ή χωρίς τη χρήση πλέγματος και διόρθωση των ανωμαλιών της θέσης των εντέρων (malrotation), η οποία σχεδόν πάντα συνυπάρχει. Συνήθως το κύτος της κοιλιάς είναι μικρό σε χωρητικότητα λόγω της απουσίας μέρους των ενδοκοιλιακών σπλάχνων κατά την εμβρυϊκή περίοδο. Για την αύξηση της χωρητικότητάς του χρησιμοποιούνται η διάταση των κοιλιακών τοιχωμάτων (stretch) ή, συχνότερα, η δημιουργία μιας προσωρινής μετεγχειρητικής κοιλιοκήλης, με τη χρήση ειδικών προθεμάτων τύπου GoreTex. Έτσι, αποφεύγεται η αύξηση της ενδοκοιλιακής πίεσης και η συμπίεση των μεγάλων αγγείων της κοιλιάς, που έχει σαν αποτέλεσμα την ελάττωση της αιμάτωσης των νεφρών και τη λίμναση του αίματος στο κάτω μέρος του σώματος, λόγω ελάττωσης της φλεβικής επαναφοράς.
Η μετεγχειρητική πορεία είναι δύσκολη. Λόγω των υποπλαστικών πνευμόνων εμφανίζεται συχνά πνευμονική υπέρταση, η οποία οδηγεί σε διαφυγή του αίματος από τους κόλπους στις κοιλίες (με ενεργοποίηση διόδων που χρησιμοποιούνται στην εμβρυϊκή ζωή) χωρίς αυτό να περάσει από τους πνεύμονες για να οξυγονωθεί, με συνέπεια την εμφάνιση υπερκαπνίας (αύξηση του CO2 στο αίμα), οξέωσης (αύξηση του pH του αίματος), οι οποίες επιδεινώνουν την πνευμονική υπέρταση και δημιουργείται έτσι ένας φαύλος κύκλος.
Μετεγχειρητικά το βρέφος πρέπει να είναι σε αναπνευστήρα, σε πλήρη χάλαση και να ακολουθήσει διακοπή από τον αναπνευστήρα πολύ αργά και σταδιακά.
Η βαρύτητα της πνευμονικής υποπλασίας σύστοιχα και αντίστοιχα προς τη βλάβη και οι συνοδές ανωμαλίες καθορίζουν την έκβαση. Ο ECMO, συσκευή εξωσωματικής οξυγόνωσης του αίματος που χρησιμοποιείται σε λίγα κέντρα, βελτίωσε λίγο την επιβίωση αυτών των παιδιών.
Σε κάποια κέντρα εφαρμόζεται και η εμβρυϊκή χειρουργική. Στις επεμβάσεις αυτές γινόταν διάνοιξη της μήτρας, εξωτερίκευση του εμβρύου, θεραπεία της δαφραγματοκήλης και επανατοποθέτηση του εμβρύου στη μήτρα, για να συνεχιστεί η κύηση. Για να είναι επιτυχημένη η χειρουργική επέμβαση στο έμβρυο, πρέπει να μη διατρέξει κανένα κίνδυνο η ζωή της μητέρας ή η μελλοντική της δυνατότητα τεκνοποίησης, να αποφευχθεί η μετεγχειρητική αποβολή του κυήματος εξαιτίας έντονων συσπάσεων της μήτρας λόγω της χειρουργικής επέμβασης (χορήγηση φαρμακευτικής αγωγής για τοκόλυση) και τα αποτελέσματα της επέμβασης να είναι καλύτερα από αυτά τής μετά την γέννηση θεραπείας. Για τους λόγους αυτούς επιχειρήθηκε η χειρουργική επέμβαση, με περιορισμένη επιτυχία, σε έμβρυα με μεγάλες διαφραγματοκήλες, οι οποίες μάλλον ήταν ασύμβατες με τη ζωή.
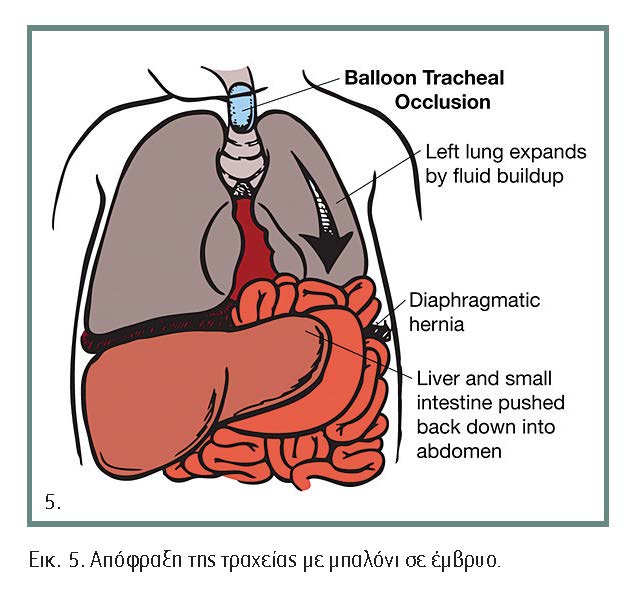
Μια άλλη μέθοδος, λιγότερο επεμβατική, είναι η προσπάθεια αύξησης του μεγέθους των πνευμόνων αποφράσσοντας την τραχεία, ώστε το υγρό που παράγεται μέσα στους πνεύμονες κατά την κύηση να τους διατείνει και παράλληλα να επαναφέρει μέρος των σπλάχνων στην κοιλιά. Η μέθοδος αυτή μπορεί να γίνει και λαπαροσκοπικά, μειώνοντας στο ελάχιστο τους κινδύνους για τη μητέρα και το έμβρυο. Η εφαρμογή αυτών των μεθόδων περιορίζεται σε ελάχιστα κέντρα στις ΗΠΑ και την Ευρώπη (εικόνα 5).
Η άνωση του διαφράγματος θεραπεύεται θωρακοσκοπικά με πτύχωση του διαφράγματος. Ατρακτοειδής εκτομή δια φράγματος, ραφή σε δύο στρώματα κατά Mayo.
Πάρεση ή παράλυση του διαφράγματος
Η κάκωση ή παράλυση του διαφράγματος μετά από κάκωση του φρενικού νεύρου είναι μια σχετικά σπάνια επίκτητη πάθηση της περιγεννητικής περιόδου.
Σε ελαφρές μορφές παράλυσης, τα συμπτώματα είναι ήπια και η πάθηση είναι ασυμπτωματική. Στις περισσότερες περιπτώσεις, η πάθηση εκδηλώνεται με έντονη αναπνευστική δυσχέρεια ή υποτροπιάζουσες λοιμώξεις του αναπνευστικού. Η παράλυση του διαφράγματος συνοδεύεται πάντοτε με διαφόρου βαθμού σύστοιχη με τη βλάβη πάρεση του βραχιονίου πλέγματος, τύπου Erb. Η πάρεση αυτή αποτελεί το διαφοροδιαγνωστικό σημείο μεταξύ της συγγενούς ανύψωσης και της πάρεσης του διαφράγματος. Επίσης, πάντα υπάρχει ιστορικό δυστοκίας κατά τη γέννηση.
Στην επίκτητη πάρεση του ημιδιαφράγματος, η θεραπεία είναι αρχικά συντηρητική. Εάν η αναπνευστική υποστήριξη παρατείνεται για διάστημα μεγαλύτερο από 2 εβδομάδες, θα πρέπει να αντιμετωπίζεται χειρουργικά, με πτύχωση του διαφράγματος ή την τεχνική μας, που συνίσταται στην αφαίρεση τμήματος και πλαστική κατά Mayo.
Μετά τη χειρουργική διόρθωση της διαφραγματοκήλης και την έξοδό τους, τα νεογνά χρήζουν παρακολούθησης. Πολλά νεογνά έχουν απνευστικά προβλήματα λόγω πνευμονικής υποπλασίας, κόπωση στην άσκηση, άσθμα, μπορεί να χρειαστούν υποστήριξη με οξυγόνο στο σπίτι. Είναι επιρρεπή σε λοιμώξεις του αναπνευστικού (Respiratory Syncytial Virus), έχουν πνευμονική υπέρταση έως και μήνες μετά τη γέννηση. Από το γαστρεντερικό, λόγω δυσκολίας στην αναπνοή, παρουσιάζουν δυσκολία στην από του στόματος σίτιση.
Συχνή είναι η γαστροοισοφαγική παλινδρόμηση, η οποία χρήζει συντηρητικής αγωγής ή και θολοπλαστική). Λόγω της άτυπης θέσης του εντέρου και άτυπης θέσης της σκωληκοειδούς απόφυσης, προσοχή χρειάζεται όταν έχουν οξύ κοιλιακό άλγος. Για άγνωστη αιτία έχουν δυσκοιλιότητα ή εντερική απόφραξη από συμφύσεις μετεγχειρητικά. Επίσης, σκελετικά προβλήματα (σκολίωση, ανωμαλίες στο στέρνο), προβλήματα στην ακοή, καθυστέρηση στην ανάπτυξη.
Bιβλιογραφία
1. Graziano JN. Cardiac anomalies in patients with congenital diaphragmatic hernia and their prognosis: a report from the Congenital Diaphragmatic Hernia Study group. J Pediatr Surg 2005; 40: 1.045-1.050.
2. Thebaud B, Tibboel D, Rambaud C, et al. Vitamin A decreases the incidence and severity of nitrofen-induced congenital diaphragmatic hernia in rats. Am J Physiol 1999; 277: L423-L429.
3. Baptista MJ, Melo-Roche G, Pedrosa C, et al. Antenatal vitamin A administration attenuates lung hypoplasia by interfering with early instead of late determinants of lung underdevelopment in congenital diaphragmatic hernia. J Pediatr Surg 2005; 40: 658-665.
4. Thebaud B, Barlier-Mur AM, Chailley-Heu B, et al. Restoring effects of vitamin A on surfactant synthesis in nitrofen – induced congenital diaphragmatic hernia in rats. Am J Respir Crit Care Med 2001; 164: 1.083-1.089.
5. Stevens TP, Congenital Diaphragmatic Hernia Study Group. What is the optimal Gestation Age (GA) to electively deliver term infants known to have CDH? E-PAS 2007: 617935, 4.
6. Frenckner BP, Lally PA, Hintz SR, et al. Prenatal diagnosis of congenital diaphragmatic hernia: how should the babies be delivered? J Pediatr Surg 2007; 42: 1.533-1.538.
7. Van Meurs K. Is surfactant therapy beneficial in the treatment of the term newborn infant with congenital diaphragmatic hernia? J Pediatr 2004; 145: 312-316.
8. Valls-i-Soler A, Fernadez-Ruanova MB, Robertson B, et al. Surfactant (SF) treatment on congenital diaphragmatic hernia (CDH). A retrospective study. [abstract] Pediatr Res 1999; 45: 324A.
9. Logan JW, Rice HE, Goldberg RN, et al. Congenital diaphragmatic hernia: a systematic review and summary of best evidence practice strategies. J Perinatol 2007; 27: 535-549.
10. Wung JT, Sahni R, Moffitt ST, et al. Congenital diaphragmatic hernia: survival treated with very delayed surgery, spontaneous respiration, and no chest tube. J Pediatr Surg 1995; 30: 406-409.
11. Peckham GJ, Fox WW. Physiologic factors affecting pulmonary artery pressure in infants with persistent pulmonary hypertension. J Pediatr 1978; 93: 1.005-1.010.
12. Kays DW, Langham MR Jr, Ledbeter DJ, et al. Detrimental effects of standard medical therapy in congenital diaphragmatic hernia. Ann Surg 1999; 230: 340-351.
13. Reyes C, Chang LK, Waffarn F, et al. Delayed repair of congenital diaphragmatic hernia with early high- frequency oscillatory ventilation during preoperative stabilization. J Pediatr Surg 1998; 33: 1.010-1.016.
14. Pranikoff T, Gauger P, Hirschl R. Partial liquid ventilation in newborn patients with congenital diaphragmatic hernia. J Pediatr Surg 1996; 31: 613-618.
15. Harrison MR, Adzick NS, Estes JM, et al. A prospective study of the outcome for fetuses with diaphragmatic hernia. JAMA 1994; 271: 382-384.
16. Schwartz SM, Vermilion RP, Hirschl RB. Evaluation of left ventricular mass in children with left-sided congenital diaphragmatic hernia. J Pediatr 1994; 125: 447-451.
17. The Neonatal Inhaled Nitric Oxide Group (NINOS). Inhaled nitric oxide and hypoxic respiratrory failure in infants with congenital diaphragmatic hernia. Pediatrics 1997; 99: 838-845.
18. Harris K. Extralobar sequestration with congenital diaphragmatic hernia: a complicated case study. Neonatal Netw 2004; 23: 7-24.
19. Khan AM, Lally KP. The role of extracorporeal membrane oxygenation in the management of infants with congenital diaphragmatic hernia. Semin Perinatol 2005; 29: 118-122.
20. Boloker J, Bateman DA, Wung JT, et al. Congenital diaphragmatic hernia in 120 infants treated consecutively with permissive hypercapnea/spontaneous respiration/ elective repair. J Pediatr Surg 2002; 37: 357-366.
21. Gaxiola A, Varon J, Valladolid G. Congenital diaphragmatic hernia: an overview of the etiology and current management. Acta Paediatrica, 1992; 98(4): 621-627.
22. Migliazza L, Bellan C, Alberti D, et al. Retrospective study of 111 cases of congenital diaphragmatic hernia treated with early high-frequency oscillatory ventilation and presurgical stabilization. Journal of Pediatric Surgery, 2007; 42(9): 1.526-1.532.
23. Arraez-Aybar LA, Gonzalez-Gomez CC, Torres-Garcia AJ. Morgagni-Larrey parasternal diaphragmatic hernia in the adult. Rev Esp Enferm Dig, 2009; 101(5), 357-366.
24. Deadly hernia corrected in womb – Surgeons have developed an operation to repair a potentially fatal abnormality in babies before they are born. BBC news. 2004-07-26 – report of new operation, pioneered at London?s King?s College Hospital which reduced death rates in the most at risk by 50%. Swain F, Klaus A, Achem S, Hinder R. Congenital Diaphragmatic Hernia in Adults. Surgical Innovation, 2001; 8(4): 246-255.
25. Tiruvoipati R, Vinogradova Y, Faulkner G, et al. Predictors of outcome in patients with congenital diaphragmatic hernia requiring extracorporeal membrane oxygenation. J. Pediatr. Surg. 2007; 42(8): 1.345-1.350.
26. Chen B, Finnerty BM, Schamberg NJ, et al. Transabdominal robotic repair of a congenital right diaphragmatic hernia containing an intrathoracic kidney: a case report. Robot Surg. 2015; 9(4): 357-360. doi: 10.1007/s11701-015-0530-3. Epud ahead of print 2015 Sep 2.
27. Mesas Burgos C, Hammarqvist-Vejde J, Frenckner B, et al. Differences in Outcomes in Prenatally Diagnosed Congenital Diaphragmatic Hernia Compared to Postnatal Detection: A Single-Center Experience. Fetal Diagn Ther. 2015.
28. Dapri G, Jottard K, Grozdev K, et al. Single-Incision Laparoscopic Nontraumatic Left Lateral Diaphragmatic Hernia Repair. Surg Laparosc Endosc Percutan Tech. 2015; 25(5): e166-169.
29. Antolin E, Rodriguez R, Encinas JL, et al. Patterns of fetal lung growth in fetuses with isolated left-sided congenital diaphragmatic hernia. J Matern Fetal Neonatal Med. 2015; 28: 1-8.
Μάϊος 2016








































