Σύγχρονες απόψεις για τη θεραπεία της ηπατίτιδας Β
Με βάση στοιχεία του ΠΟΥ εμφανίζονται 5.000.000 νέες περιπτώσεις οξείας ηπατίτιδας Β κάθε χρόνο παγκοσμίως και το 5% του πληθυσμού της Γης είναι χρόνιοι φορείς.
Γράφει ο
Ιωάννης Σ. Κοσκίνας
Καθηγητής Παθολογίας Πανεπιστημίου Αθηνών
Πρόεδρος Ελληνικής Εταιρείας Μελέτης του Ήπατος
Στην Ελλάδα, η συχνότητα των ασθενών με χρόνια HBV λοίμωξη είναι περίπου 2%, αλλά αυξημένη στους οικονομικούς μετανάστες.
Οι περισσότεροι ενήλικοι ασθενείς (>95%) με οξεία ηπατίτιδα Β αυτοϊώνται και δεν χρήζουν θεραπείας με αντιιικά φάρμακα και στη συνέχεια αποκτούν φυσική ανοσία εφ? όρου ζωής (θετικό anti-HBc και θετικό anti-HBs). Η παρουσία χρόνιας HBV λοίμωξης δεν συνεπάγεται αυτόματα και παρουσία χρόνιας ηπατίτιδας.
Η HBeAg-αρνητική χρόνια ηπατίτιδα Β, που αποτελεί την κυρίαρχη μορφή χρόνιας ηπατίτιδας Β στη χώρα μας (90%) και σε άλλες χώρες της Μεσογείου και της Αν. Ανατολής, οφείλεται σε προπυρηνικά μεταλλαγμένα στελέχη (precore mutants) του HBV.
Το 20% των ασθενών με χρόνια ηπατική νόσο χωρίς θεραπεία θα αναπτύξει σε 20-30 χρόνια κίρρωση. Σε ασθενείς με αντιρροπούμενη HBV κίρρωση που παραμένουν χωρίς θεραπεία επί 5ετία, το 15%-20% θα αναπτύξει ρήξη της αντιρρόπησης, ενώ ΗΚΚ αναπτύσσει το 2% των κιρρωτικών ετησίως. Προδιαθεσικοί παράγοντες είναι το άρρεν φύλο, η μεγάλη ηλικία, τα υψηλά επίπεδα ΗΒV-DNA και η επίμονη βιοχημική δραστηριότητα.
Θεραπεία
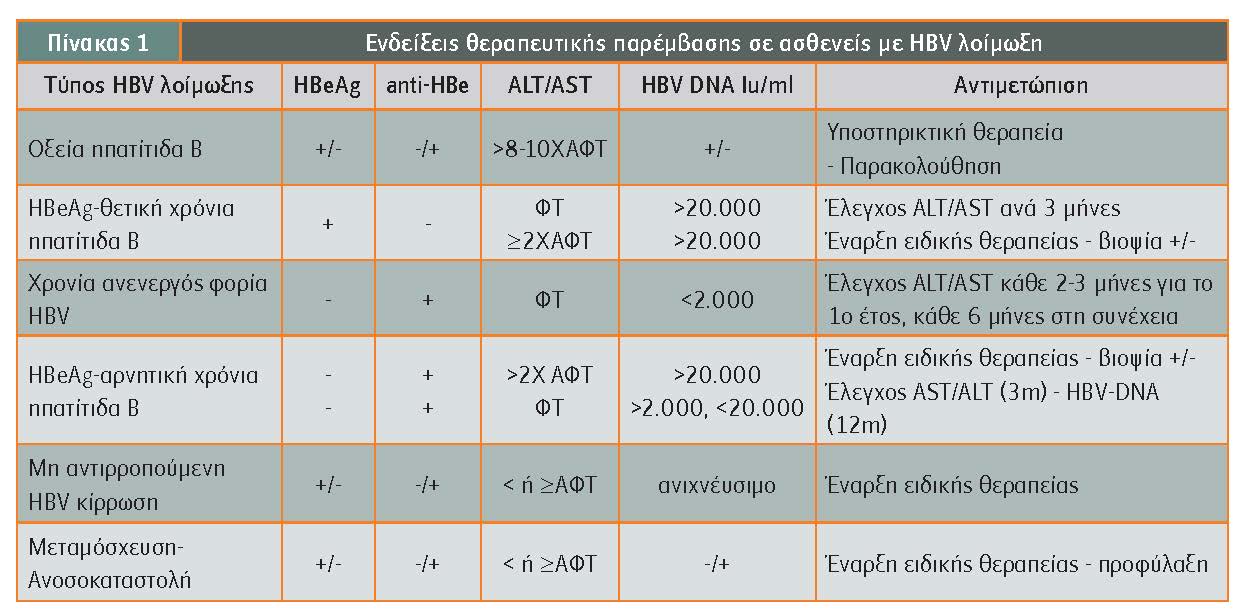
1) Ανενεργός φορέας του HBV: Χρόνιος ανενεργός φορέας του HBV χαρακτηρίζεται ο ασθενής που έχει όλα τα παρακάτω:
- θετικό HBsAg, αρνητικό HBeAg και θετικό anti-HBe τουλάχιστον από 6μήνου,
- Σταθερά φυσιολογικές τρανσαμινάσες (τουλάχιστον 3 μετρήσεις ανά 1-3 μήνες σε διάστημα 12 μηνών),
- χαμηλά επίπεδα HBV-DNA ορού (
- χαμηλά επίπεδα HBsAg
- απουσία κλινικών σημείων και εργαστηριακών ευρημάτων συμβατών με χρόνια ηπατική νόσο.
Οι χρόνιοι ανενεργοί φορείς του HBV δεν χρειάζονται θεραπεία παρά μόνον τακτική ετήσια παρακολούθηση ετησίως με βιοχημικές εξετάσεις και υπερηχογράφημα. Η μόνη ένδειξη χορήγησης θεραπείας σε χρόνιους ανενεργούς φορείς του HBV είναι η έναρξη θεραπείας με ανοσοκατασταλτικά (μονοκλονικά αντισώματα ή παρατεταμένη αγωγή με υψηλές δόσεις κορτικοστεροειδών) ή χημειοθεραπευτικούς παράγοντες, γεγονός που ενέχει σημαντικό κίνδυνο σοβαρής αναζωπύρωσης της χρόνιας HBV λοίμωξης (30%-60%) και μπορεί να οδηγήσει σε οξεία ηπατική ανεπάρκεια και θάνατο (5%).
Ασθενείς που λαμβάνουν Rituximab (αντι-CD20) διατρέχουν μεγαλύτερο κίνδυνο, ενώ η αναζωπύρωση του ιού μπορεί να συμβεί αρκετά αργότερα από τη λήψη του φαρμάκου. Σε αυτήν την περίπτωση, θα πρέπει να χορηγείται αντιιικό φάρμακο, κυρίως εντεκαβίρη ή τενοφοβίρη, πριν από την έναρξη, καθ? όλη την περίοδο χορήγησης και για 6-12 μήνες μετά τη διακοπή χορήγησης των παραπάνω παραγόντων.
2) HBeAg-θετική χρόνια ηπατίτιδα Β: Ασθενείς με HBeAg+ χρόνια ηπατίτιδα Β, ηλικίας 106 IU/mL) δεν χρειάζονται βιοψία ή θεραπεία.
Οι ασθενείς αυτοί πρέπει να παρακολουθούνται ανά 3-6μήνες με έλεγχο τρανσαμινασών.Ένδειξη για βιοψία ή και θεραπεία σε αυτήν την ομάδα έχουν οι ασθενείς ηλικίας >30 ετών ή και με οικογενειακό ιστορικό κίρρωσης ή ΗΚΚ. Ασθενείς με AST/ALT >2ΑΦΤ και HBV-DNA >20.000 iu/ml είναι υποψήφιοι για θεραπεία χωρίς βιοψία. Η βιοψία ήπατος προ θεραπείας θεωρείται ιδιαίτερα χρήσιμη στη λήψη θεραπευτικών αποφάσεων. Το ελαστογράφημα αποτελεί μια εναλλακτική λύση για την αξιολόγηση της ίνωσης και την απόφαση για βιοψία.
3) HBeAg-αρνητική χρόνια ηπατίτιδα Β: Ασθενείς με κατ? επανάληψη φυσιολογικά επίπεδα AST/ALT (κάθε 3μηνο για 12 μήνες), HBV-DNA >2.000 iu/ml, αλλά με
Απαραίτητη είναι η συχνή παρακολούθηση των ασθενών με AST/ALT ανά 3μηνο και με HBV-DNA ανά 12 μήνες για 3 χρόνια. Ακολούθως παρακολουθούνται όπως οι ανενεργοί φορείς. Ένδειξη θεραπείας έχουν όλοι οι ασθενείς με HBeAg- χρόνια ηπατίτιδα Β, επίπεδα ALT/AST >2ΧΑΦΤ και HBV-DNA >20.000 iu/ml. Η μετρίου βαθμού νεκροφλεγμονώδης δραστηριότητα ή και μετρίου βαθμού ίνωση στη βιοψία ήπατος αποτελεί καθοριστικό παράγοντα. Το ελαστογράφημα είναι κι εδώ χρήσιμο δείκτη για την αξιολόγηση της ίνωσης και την απόφαση για βιοψία.
4) Ασθενείς με κίρρωση: Ασθενείς με κίρρωση έχουν ένδειξη θεραπείας όταν έχουν ανιχνεύσιμο HBV DNA ανεξάρτητα από τα επίπεδα AST/ALT.
Ασθενείς με μη αντιρροπούμενη κίρρωση πρέπει να λαμβάνουν επειγόντως αντιιική αγωγή με ισχυρό αντιιικό φάρμακο και να παραπέμπονται ταυτόχρονα για αξιολόγηση σε Κέντρο Μεταμόσχευσης Ήπατος.
Ειδική θεραπεία ασθενών με χρόνια ηπατίτιδα Β
Ο ιδανικός στόχος θεραπείας στη ΧΗΒ είναι η κάθαρση του HBV, που πρακτικά ισοδυναμεί με αρνητικοποίηση του HBsAg και ίσως εξαφάνιση του cccDNA από το ήπαρ.
Ωστόσο, ο στόχος αυτός είναι σπάνια εφικτός. Γι? αυτό κύριος στόχος της θεραπείας είναι η συνδυασμένη βιοχημική και ιολογική μακροχρόνια απόκριση, που χαρακτηρίζεται από την επίτευξη κατά τη διάρκεια της θεραπείας και κυρίως η διατήρηση μετά τη διακοπή της θεραπείας:
- φυσιολογικών τιμών ALT/AST,
- μη ανιχνεύσιμου ή πολύ χαμηλών επιπέδων HBV DNA ορού, και
- ορομετατροπής HBeAg σε anti-HBe, για ασθενείς με HBeAg+ χρόνια ηπατίτιδα Β.
Πλήρης απόκριση θεωρείται η συνδυασμένη βιοχημική και ιολογική μακροχρόνια απόκριση και η απώλεια (κάθαρση) του HBsAg με ανάπτυξη anti-HBs.
Οι εγκεκριμένες θεραπευτικές επιλογές είναι:
- η απλή ιντερφερόνη-άλφα (ΙFN-α) και η πεγκυλιωμένη ιντερφερόνη-άλφα-2a σε σχήματα θεραπείας 12 μηνών και
- τα αντιιικά φάρμακα, λαμιβουδίνη, αντεφοβίρη, εντεκαβίρη, τελμπιβουδίνη και τενοφοβίρη που χορηγούνται για μεγάλα χρονικά διαστήματα (>5 χρόνια).
Η εντεκαβίρη και η τενοφοβίρη είναι τα πλέον ισχυρά αντιιικά φάρμακα και χρησιμοποιούνται σήμερα στη μονοθεραπεία της χρόνιας HBV λοίμωξης ως φάρμακα πρώτης γραμμής. Σε ασθενείς με HBeAg+ χρόνια λοίμωξη, η μακροχρόνια θεραπεία με εντεκαβίρη σε μελέτες πρωτοκόλλου αλλά και καθημερινής κλινικής πράξης προκαλεί μη ανιχνεύσιμα επίπεδα HBV-DNA στο 94%-97% των ασθενών.
Τα ίδια αποτελέσματα επιφέρει και η μακροχρόνια χορήγηση τενοφοβίρης σε HBeAg+ ή HBeAg-/antiHBe+ ασθενείς. Στη κλινική πράξη 2 χρόνια θεραπείας με τενοφοβίρη σε πρωτοθεραπευόμενους ασθενείς με HBeAg+ ή HBeAg-/antiHBe+ χρόνια λοίμωξη, με ή χωρίς κίρρωση, επιφέρει ιολογική ύφεση (μη ανιχνεύσιμο HBV-DNA) σε ποσοστό 91%.
Εξαιρετικά σημαντικό είναι το γεγονός ότι η μακροχρόνια θεραπεία με τα ισχυρά αυτά αντιιικά φάρμακα οδηγεί σε υποστροφή της ίνωσης ακόμα και σε ασθενείς με κίρρωση, όπως έχει αναδειχθεί σε μελέτες με βιοψία ήπατος προ και μετά τη μακροχρόνια λήψη του φαρμάκου.
Επιπλέον σημαντικό ποσοστό ασθενών με μη αντιρροπούμενη κίρρωση επανέρχεται σε στάδιο αντιρροπούμενης φάσης και εξέρχεται της λίστας για μεταμόσχευση ή οδηγείται σε μεταμόσχευση με αρνητικό HBV-DNA.
Αντοχή
Τα υψηλά ποσοστά ανάπτυξης αντοχής στη μονοθεραπεία με λαμιβουδίνη (70% τον 5o χρόνο) είναι η αιτία που το φάρμακο δεν εντάσσεται πλέον στις θεραπείες πρώτης γραμμής. Οι ασθενείς με αντοχή στη λαμιβουντίνη πρέπει να λαμβάνουν αγωγή με τενοφοβίρη.
Η αντεφοβίρη αποτέλεσε φάρμακο εκλογής στο παρελθόν σε ασθενείς με αντοχή στη λαμιβουδίνη, έχει όμως ποσοστά αντοχής 28% τον 5ο χρόνο της μονοθεραπείας, καθυστερημένη ιολογική απόκριση και δεν αποτελεί σήμερα θεραπεία πρώτης γραμμής.
Η εντεκαβίρη είναι ισχυρό φάρμακο με υψηλό γενετικό φραγμό και χορηγείται στη δόση του 0,5 mg την ημέρα σε πρωτοθεραπευόμενους ασθενείς και του 1 δισκίου του 1 mg την ημέρα σε ασθενείς με αντοχή στη λαμιβουντίνη. Αντοχή στην εντεκαβίρη έχει παρατηρηθεί σπάνια (<2%) μετά τα πρώτα 6 έτη θεραπείας πρωτοθεραπευόμενων ασθενών με ΧΗΒ. Η αντοχή στην εντεκαβίρη απαιτεί ανάδυση στελέχους με δύο μεταλλαγές αντοχής στη λαμιβουντίνη (rtM 240 V/I και rtL 182 M) και μια επιπρόσθετη μεταλλαγή (rtL 169 ή rtT 184 ή rtS 202 ή rtM 250).
Η τελμπιβουντίνη είναι ένα ισχυρό αντιιικό φάρμακο που χορηγείται σε δόση 600 mg την ημέρα. Το φάρμακο σχετίζεται με φαινόμενα αντοχής σπανιότερα από τη λαμιβουντίνη, αλλά συχνότερα από τα υπόλοιπα αντιιικά φάρμακα. Η πιθανότητα αντοχής μετά από 1 και 2 έτη θεραπείας με τελμπιβουδίνη είναι 4,4% και 21,6% σε HBeAg-θετική και 2,7% και 8,6% σε ΗΒeAg-αρνητική ΧΗΒ. Η αντοχή στην τελμπιβουδίνη σχετίζεται με την ανάδυση στελεχών με μεταλλαγή αντοχής στη λαμιβουδίνη (μόνο με rtM2041, αλλά όχι με rtM204v).
Η τενοφοβίρη χορηγείται σε δόση 245 mg την ημέρα. Σε ασθενείς που έχουν λάβει το φάρμακο για χρονικό διάστημα >5 έτη δεν έχει περιγραφεί ανάπτυξη ιικής αντοχής.
Διακοπή της αντιιικής θεραπείας
Σε ασθενείς με κίρρωση, η θεραπεία δεν διακόπτεται γιατί ο κίνδυνος αναζωπύρωσης και ρήξης της αντιρρόπησης είναι πιθανός. Σε ασθενείς χωρίς κίρρωση, η διακοπή θα ήταν ιδανικά εφικτή σε περίπτωση εξάλειψης του HBsAg και ανάπτυξης anti-HBs >100 iu/l. Τούτο όμως είναι εφικτό σε ποσοστό <10% των ασθενών που λαμβάνουν μακροχρόνια αγωγή (4-5 χρόνια) με τα αντιιικά φάρμακα.
Οι ασθενείς με χρόνια HBeAg+ λοίμωξη που επιτυγχάνουν σταθερή ορομετατροπή (HBeAg-/anti-HBe+), έχουν μη ανιχνεύσιμο HBV-DNA και φυσιολογικές αμινοτρανσφεράσες δύναται να λάβουν για ένα επιπλέον διάστημα 12 μηνών αγωγή (consolidation therapy) και ακολούθως να διακόψουν τη θεραπεία.
Στους ασθενείς με χρόνια HBeAg- ηπατίτιδα (90% των ασθενών στην Ελλάδα) η διακοπή της θεραπείας οδηγεί κατά κανόνα σε ιολογική και βιοχημική υποτροπή μετά από άλλοτε άλλο χρονικό διάστημα. Διακοπή μπορεί ενδεχομένως να γίνει σε ασθενείς που έχουν λάβει θεραπεία για >2 χρόνια και έχουν αρνητικό HBV-DNA και φυσιολογικές αμινοτρανσφεράσες σε 3 χρονικά διαστήματα που διαφέρουν μεταξύ τους κατά 6 μήνες.
Σε μια μελέτη με την εντεκαβίρη, το ποσοστό βιοχημικής και ιολογικής υποτροπής, ακολουθώντας τον κανόνα αυτόν, ήταν 25%-67% ανάλογα με το χρόνο διατήρησης της αγωγής μετά την επίτευξη των αναφερομένων προϋποθέσεων (64 εβδομάδες αντίστοιχα). Υπάρχουν όμως δεδομένα ότι μετά από μακροχρόνια αγωγή διατηρείται επί μακρόν η ιολογική ύφεση και ενδεχόμενα μετά από οξεία αναζωπύρωση του ιού και έντονη ανοσιακή απάντηση και απώλεια του HBsAg με ορομετατροπή.
Η μελέτη της κινητικής του ιού και των επιπέδων HΒsAg κατά τη διάρκεια της θεραπείας σε συνδυασμό με συγκεκριμένους ανοσολογικούς δείκτες μπορεί ενδεχομένως να χαρακτηρίσει ποια κατηγορία ασθενών μπορεί να διακόψει την αγωγή με από του στόματος αντιιιά φάρμακα. Προς το παρόν όμως δεν υπάρχουν ισχυρά κριτήρια που να επιτρέπουν τη διακοπή της θεραπείας στους ασθενείς αυτούς.
Εγκυμοσύνη
Γυναίκες με χρόνια HBV λοίμωξη και υψηλά επίπεδα HBV-DNA (>106 iu/ml) κατά τη διάρκεια της εγκυμοσύνης, κυρίως HBeAg+, έχουν αυξημένο κίνδυνο μετάδοσης του ιού ενδομητρίως (10%) και επομένως η χορήγηση HBIg και ο εμβολιασμός μετά τον τοκετό δεν επαρκούν για την πρόληψη της μετάδοσης. Στις περιπτώσεις αυτές συνιστάται η χορήγηση στο 3ο τρίμηνο της εγκυμοσύνης λαμιβουδίνης, τελμπιβουδίνης ή τενοφοβίρης.
Bιβλιογραφία
1. European Association for the Study of the Liver. EASL clinical practice guidelines: management of chronic hepatitis B. J Hepatol 2012; 57:167-185.
2. Fattovich G. Natural history and prognosis of hepatitis B. Semin Liver Dis 2003; 23:47-58.
3. Papatheodoridis GV, Manesis EK, Manolakopoulos S, et al. Is there a meaningful serum HBV DNA cut-off level for therapeutic decisions in HBeAg-negative chronic hepatitis B virus infection? Hepatology 2008; 48:1.451-1.459.
4. Petersen J, Buti M. Considerations for the long-term treatment of chronic hepatitis B with nucleos(t)ide analogs. Expert Rev Gastroenterol Hepatol 2012; 6: 683-694.
5. Evens AM, Jovanovic BD, Su YC, et al. Rituximab-associated hepatitis B virus (HBV) reactivation in lymphoproliferative diseases: meta-analysis and examination of FDA safety reports. Ann Oncol 2011; 22:1.170-1.180.
Οκτώβριος 2016








































