Χειρουργική νεοπλασμάτων του όρχεως
Ο καρκίνος του όρχεως, παρότι σχετικά σπάνιος (μόνο το 0,37% των ανδρών θα εμφανίσουν την πάθηση), είναι η συνηθέστερη κακοήθεια στους άνδρες ηλικίας 15-35 ετών.
Γράφει ο
Ρωμύλος Απατσίδης
Χειρουργός Ουρολόγος
Επιμελητής ΥΓΕΙΑ
Τις τελευταίες δεκαετίες ο καρκίνος του όρχεως αποτελεί ένα από τα πιο ιάσιμα συμπαγή νεοπλάσματα. Η σημαντική βελτίωση των διαγνωστικών εξετάσεων – καρκινικών δεικτών, τα αποτελεσματικά χημειοθεραπευτικά και ακτινοθεραπευτικά σχήματα και οι τροποποιημένες χειρουργικές τεχνικές έχουν οδηγήσει στη μείωση της θνητότητας από 50% πριν από το 1970 σε λιγότερο από 5% το 2000.
Τα νεοπλάσματα του όρχεως μπορεί να ταξινομηθούν σε τρεις κατηγορίες: όγκοι από βλαστικά κύτταρα, όγκοι γεννητικής χορδής-στρωματικοί όγκοι και μικτοί όγκοι από βλαστικά και στρωματικά κύτταρα.
Το πρώτο και απαραίτητο βήμα για τη θεραπεία και ιστολογική ταυτοποίηση του καρκίνου του όρχεως είναι η ορχεκτομή. Η περαιτέρω θεραπευτική αντιμετώπιση της νόσου αποφασίζεται ανάλογα με τον ιστολογικό τύπο του νεοπλάσματος, το βαθμό κακοήθειας και το στάδιο της νόσου (τοπική επέκταση, ύπαρξη ή μη μεταστάσεων).
Οι χειρουργικές επιλογές στην αντιμετώπιση του καρκίνου του όρχεως είναι:
- ριζική ή μερική ορχεκτομή,
- οπισθοπεριτοναϊκός λεμφαδενικός καθαρισμός (RPLND),
- εκτομή υπολειμματικών μαζών έπειτα από χημειοθεραπεία.
Ριζική ορχεκτομή
Επέμβαση ρουτίνας για τους ουρολόγους, η ριζική ορχεκτομή μπορεί να πραγματοποιηθεί υπό γενική, ραχιαία ή ακόμη και τοπική αναισθησία (συνήθως υπό γενική). Έπειτα από βουβωνική τομή 5-7 cm, διατομή περιτονιών Camper και Scarpa και διάνοιξη της απονεύρωσης του έξω λοξού μυός έως το ύψος του έσω στομίου του βουβωνικού πόρου, παρασκευάζεται ο σπερματικός τόνος και αποφράσσεται εφαρμόζοντας ίσχαιμη περίδεση με Penrose. Σκοπός είναι να σταματήσει η ροή του αίματος εμποδίζοντας την πιθανή διασπορά νεοπλασματικών κυττάρων κατά την παρασκευή και αφαίρεση του όρχεως. Η ριζική ορχεκτομή ολοκληρώνεται με απολίνωση του σπερματικού πόρου και των αιμοφόρων αγγείων του σπερματικού τόνου, επιμελή αιμόσταση και συρραφή του τραύματος κατά στρώματα. Εάν επιθυμεί ο ασθενής, για αισθητικούς λόγους, μπορεί να γίνει τοποθέτηση ορχικού ενθέματος. Η θνητότητα είναι μηδαμινή και η νοσηρότητα ελάχιστη, με πιο συχνή επιπλοκή τη μετεγχειρητική αιμορραγία και τη δημιουργία αιματώματος του οσχέου. Η παραμονή του ασθενούς στο νοσοκομείο συνήθως δεν ξεπερνά το 24ωρο.
Μερική ορχεκτομή
Η μερική ορχεκτομή μπορεί να εφαρμοσθεί σε προσεκτικά επιλεγμένους ασθενείς:
- με μονήρη όρχι και όγκο με διάμετρο μικρότερη των 2 cm,
- με αμφοτερόπλευρη εντόπιση της νόσου,
- με υποψία καλοήθους νεοπλασίας (π.χ. διαμεσίωμα).
Κατά τη διενέργεια της επέμβασης, η προσπέλαση και η αποκάλυψη του πάσχοντος όρχεως είναι ίδιες με αυτές της ριζικής ορχεκτομής. Ο εντοπισμός του όγκου γίνεται με ψηλάφιση ή με τη βοήθεια διεγχειρητικού υπερηχοτομογραφήματος. Μετά τη διατομή του ινώδους χιτώνα και την εκτομή του όγκου μαζί με παρακείμενο ορχικό παρέγχυμα, το παρασκεύασμα, αλλά και οι επιπλέον βιοψίες από τη βάση του όγκου αποστέλλονται για παθολογοανατομική εξέταση. Εάν οι βιοψίες από τη βάση είναι αρνητικές για κακοήθεια, συρράπτεται ο ινώδης χιτώνας, αποκαθιστάται η αιματική ροή αφαιρώντας την ίσχαιμη περίδεση, τοποθετείται ο όρχις στο όσχεο και συρράπτεται το τραύμα. Πρόκειται για επέμβαση πολύ καλά ανεκτή από τον ασθενή (και από ψυχολογικής απόψεως λόγω διατήρησης του οργάνου), όμως προκαλεί ακόμη αρκετές συζητήσεις. Και αυτό επειδή σε λιγοστές μελέτες που έχουν γίνει αναφέρεται ο μικρός μεν, αλλά υπαρκτός κίνδυνος υποτροπής της νόσου, οφειλόμενος στην πολυεστιακότητα του όγκου ή και στην παρουσία ενδοσωληναριακής νεοπλασίας. Ενδεικτικά αναφέρεται ότι από το 1999 έως το 2010 στην ουρολογική κλινική του ΥΓΕΙΑ πέντε ασθενείς έχουν υποβληθεί σε μερική ορχεκτομή, εκ των οποίων οι τέσσερις με διαμεσίωμα και ένας με επιδερμοειδή κύστη. Έως τώρα και οι πέντε είναι ελεύθεροι νόσου.
Οπισθοπεριτοναϊκός λεμφαδενικός καθαρισμός
Ο οπισθοπεριτοναϊκός λεμφαδενικός καθαρισμός καθιερώθηκε το 1948 ως τρόπος αντιμετώπισης των μη σεμινωματωδών όγκων και περιλάμβανε την αφαίρεση όλου του λεμφικού ιστού που υπάρχει μεταξύ των ουρητήρων, από το ύψος των νεφρικών αρτηριών έως τον διχασμό της κοινής λαγονίου αρτηρίας άμφω. Η επέμβαση εκτελείται σήμερα για την αντιμετώπιση των μη σεμινωματωδών όγκων με λεμφαδενικές μεταστάσεις, σεμινωμάτων που δεν αποκρίθηκαν στην ακτινοθεραπεία και για αφαίρεση υπολειμματικών μαζών έπειτα από χημειοθεραπεία. Επίσης, είναι μέθοδος εκλογής για την αντιμετώπιση νεοπλασμάτων όρχεως στις ΗΠΑ, ενώ εκτελείται σπάνια σε Ευρώπη, Ασία και Αυστραλία, όπου προτιμάται η χημειοθεραπεία. Τα δυνητικά πλεονεκτήματα του οπισθοπεριτοναϊκού λεμφαδενικού καθαρισμού στη θεραπεία του καρκίνου του όρχεως πηγάζουν από το γεγονός ότι οι λεμφαδένες του οπισθίου περιτοναίου είναι τα πρώτα και συχνά τα μοναδικά στοιχεία της εξωγοναδικής διασποράς της νόσου. Οι λεμφαδένες που παροχετεύουν το δεξιό όρχι, εντοπίζονται στο χώρο μεταξύ κάτω κοίλης φλέβας και αορτής, αλλά και έμπροσθεν αυτών. Η Cζώνη υποδοχήςE για όγκους εντοπισμένους στον αριστερό όρχι βρίσκεται παρααορτικά και περιαορτικά και μεταξύ αορτής και κάτω κοίλης φλέβας. Η αμφοτερόπλευρη διασπορά είναι πιο συχνή στους όγκους του δεξιού όρχεως.
Η κατανόηση της νευροανατομίας της εκσπερμάτισης, οι ανατομικές μελέτες μεταστατικής διασποράς της νόσου στο οπίσθιο περιτόναιο και η χειρουργική χαρτογράφηση οδήγησαν στην ανάπτυξη νεότερων, λιγότερο παρεμβατικών, χειρουργικών τεχνικών (nerve-sparing) με αποτέλεσμα τη μείωση της νοσηρότητας. Η αυστηρή τήρηση των βασικών κανόνων της χειρουργικής, η βαθιά γνώση της ανατομίας του οπισθίου περιτοναίου, η άριστη παρασκευή του και η λεμφαδενεκτομή με σχολαστική εφαρμογή τεχνικής split an roll είναι κρίσιμης σημασίας για τη διενέργεια οπισθοπεριτοναϊκου λεμφαδενικού καθαρισμού.
Η επέμβαση μπορεί να γίνει με διακοιλιακή ή θωρακοκοιλιακή προσπέλαση υπό γενική αναισθησία (τα τελευταία χρόνια σε εξειδικευμένα κέντρα διενεργείται και λαπαροσκοπικά). Μετά τη διάνοιξη του περιτοναίου το επίπλουν και το εγκάρσιο κόλον απωθούνται προς τα άνω, το λεπτό έντερο προς τα δεξιά και διατέμνεται το οπίσθιο περιτόναιο προς τα κάτω (ή και έως το τρήμα του Winslow σε τροποποιημένη RPLND). Αριστερά το κατάλληλο πεδίο για επέκταση της τομής είναι η ανάγγειος περιοχή μεταξύ της κάτω μεσεντέριας φλέβας και της αριστερής σπερματικής φλέβας. Την αποκάλυψη έτσι του οπισθοπεριτοναϊκού χώρου ακολουθεί ο λεμφαδενικός καθαρισμός, του οποίου οι λεπτομέρειες υπερβαίνουν τα όρια του παρόντος άρθρου. Σημειώνεται μόνο ότι μεγάλη προσοχή κατά τη διαδικασία αυτή δίδεται στην αιμόσταση, στην προσπάθεια αποφυγής κάκωσης των συμπαθητικών νευρικών ινών και στην απολίνωση των λεμφαγγείων. Μετά την ολοκλήρωση της διαδικασίας και έλεγχο για πιθανή κάκωση των νεφρών, ουρητήρων και οργάνων του περιτοναίου, ακολουθεί η συρραφή του τραύματος.
Ο οπισθοπεριτοναϊκός λεμφαδενικός καθαρισμός είναι εγχείρηση 3-6 ωρών. Η θνητότητα είναι μικρότερη του 1%, ενώ η νοσηρότητα κυμαίνεται από 5% έως 25% των ασθενών και συνήθως περιλαμβάνει ατελεκτασίες, πνευμονίτιδες, ειλεό, λεμφοκήλη, κοιλιοκήλη και παγκρεατίτιδα. Η διενέργεια κατάλληλης τροποποιημένης τεχνικής με διατήρηση των νεύρων έχει ως αποτέλεσμα τη διατήρηση της εκσπερμάτισης σε ποσοστά άνω του 97%. Λόγω της πιθανότητας παλίνδρομης εκσπερμάτισης μετά την εγχείρηση θα πρέπει να προτείνεται στον ασθενή η κατάθεση σπέρματος πριν από την επέμβαση. Η παραμονή του ασθενούς στο νοσοκομείο διαρκεί 5-7 ημέρες και η επιστροφή στις φυσιολογικές δραστηριότητες επιτρέπεται έπειτα από 3 έως 6 εβδομάδες. Ο οπισθοπεριτοναϊκος λεμφαδενικός καθαρισμός μετά τη χημειοθεραπεία είναι μία δύσκολή και επικίνδυνη επέμβαση με σοβαρή πιθανότητα τραυματισμού μεγάλων αγγείων και αυξημένα ποσοστά μετεγχειρητικών επιπλοκών. Για να επιτευχθεί το καλύτερο ογκολογικό αποτέλεσμα διενεργείται εκτεταμένη λεμφαδενεκτομή και όχι τροποποιημένες τεχνικές.
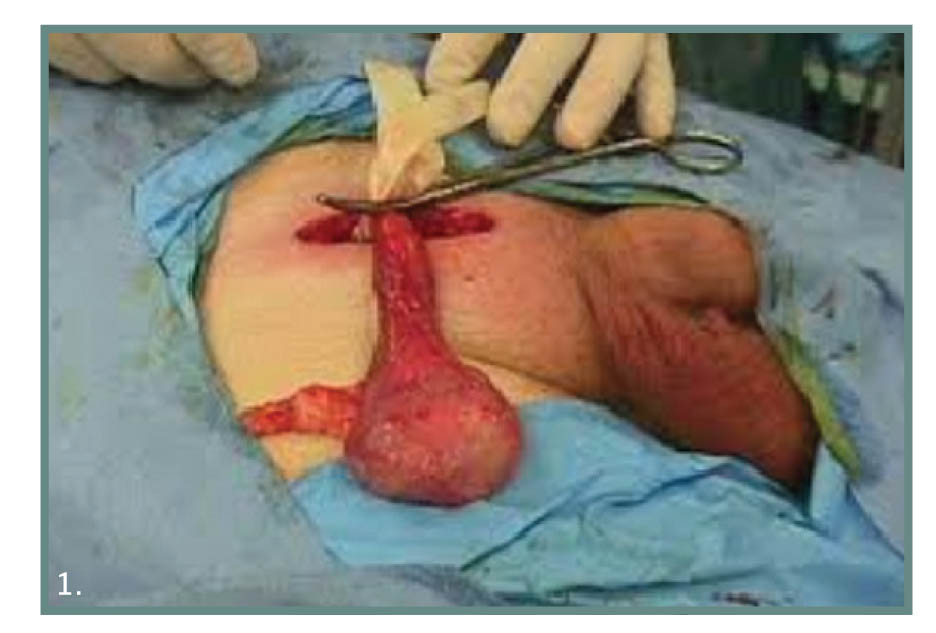
Εικ. 1. Δεξιά ριζική ορχεκτομή.
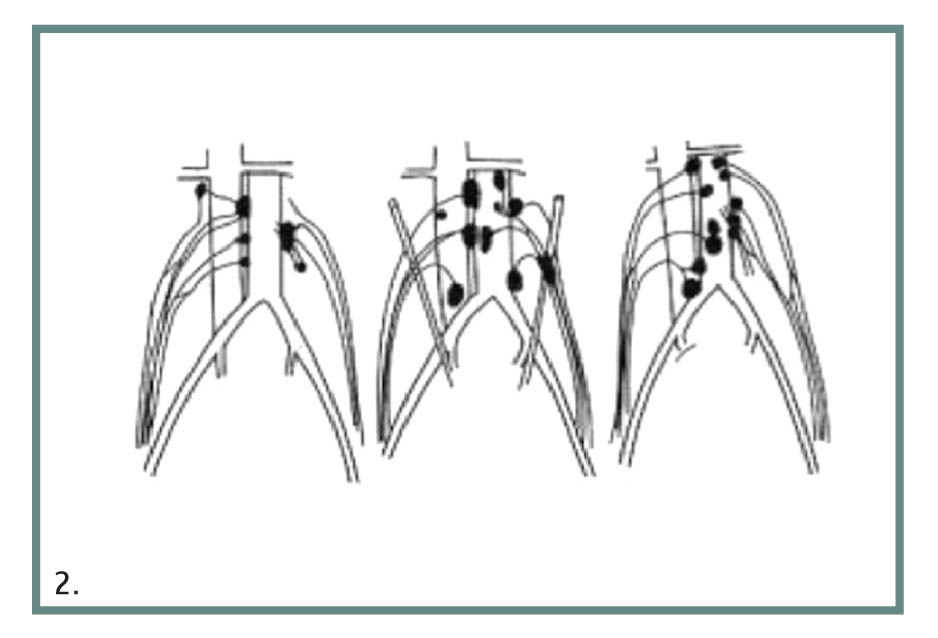
Εικ. 2. Σχηματική αναπαράσταση λεμφικής απορροής.

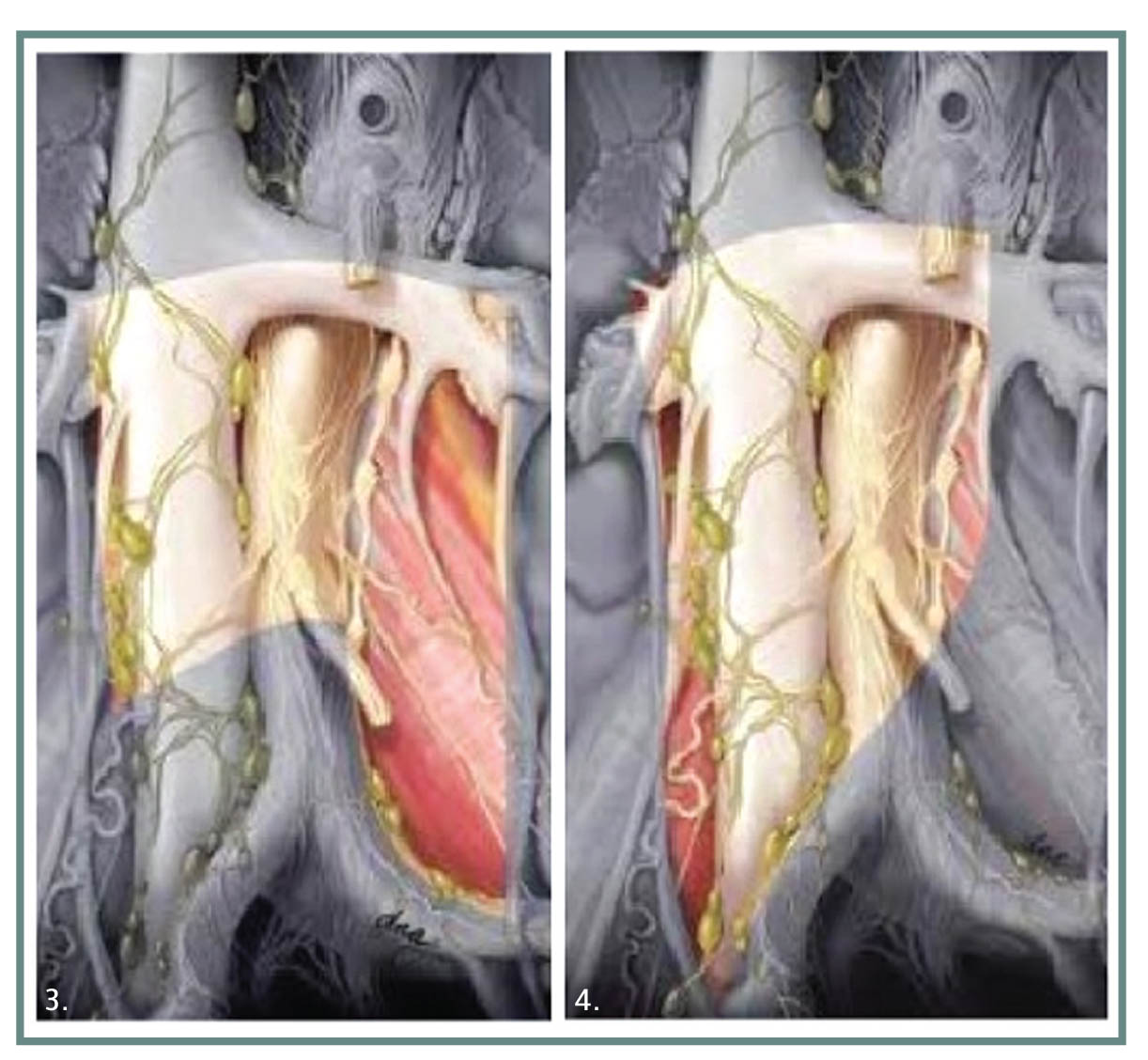
Εικ.3,4. Περιοχές διενέργειας τροποποιημένου οπισθοπεριτοναϊκού λεμφαδενικού καθαρισμού.
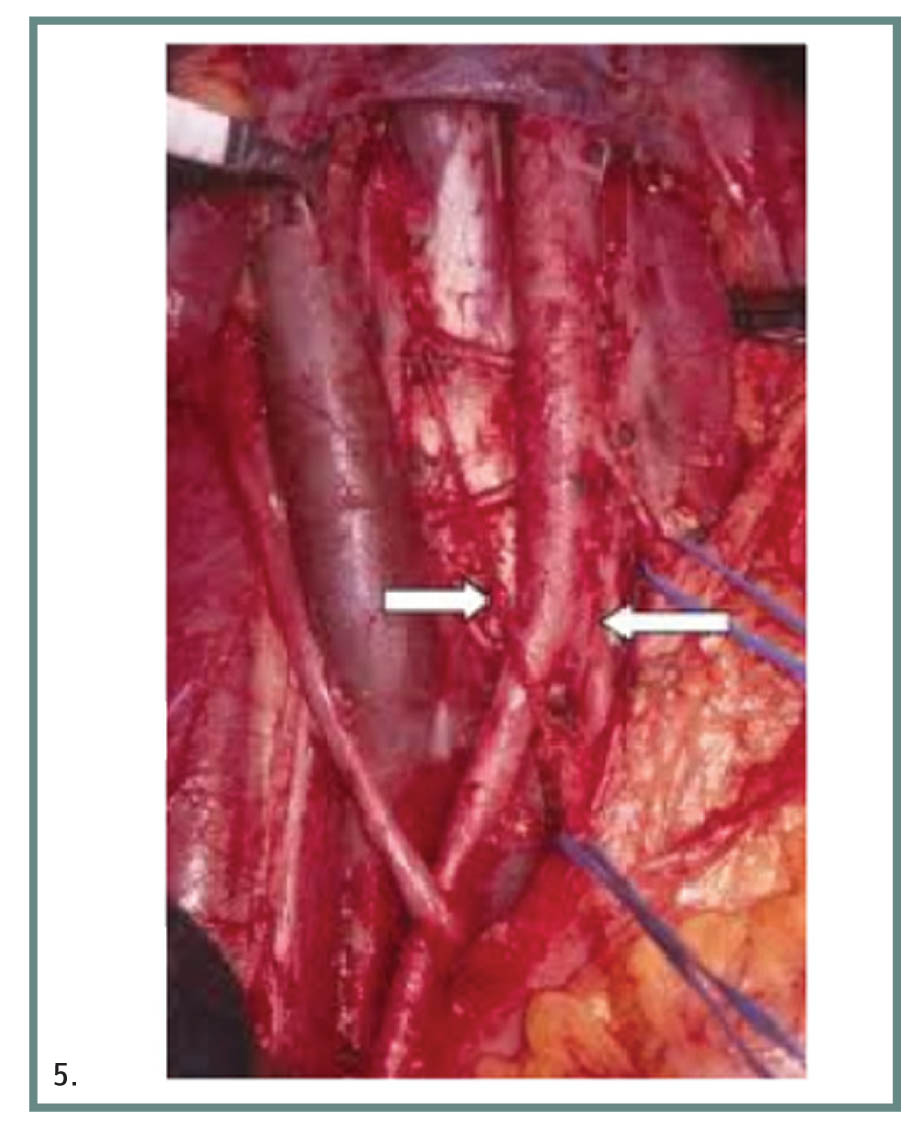
Εικ. 5. Εικόνα οπισθίου περιτοναίου έπειτα από λεμφαδενικό καθαρισμό, όπου τα βέλη δείχνουν το διχασμό της αορτής και τις νευρικές ίνες.
Bιβλιογραφία
Howlader N, Noone AM, Krapcho M, et al. SEER Cancer statistics Review, 1975-2008, National Cancer Institute. Bethesda, MD, http://seer.cancer.gov/csr/1975_2008/, based on November 2010 SEER data submission, posted to the SEER web site, 2011.
Sheinfeld J, Bartsch G, Bosl GJ. Surgery of testicular tumors. Campbell-Walsh Urology 2007, vol. 1: 936-958.
Bazzi WM, Raheem OA, Stroup SP, et al. Partial orchiectomy and testis intratubular germ cell neoplasia: World literature review. Urol Ann. 2011; 3: 115-118.
Van der Schyft S, Heidenreich A, Weifbach L, et al. Organ preserving surgery in testicular cancer – long term results. J Urol 2000; 163: 645A.
Heer R, Jackson MJ, El-Sherif A, et al. Leydig cell tumors: histological feauters, outcomes and implications for management. Int J Urol 2010; 17: 886-889.
Weinstein M. Lymphatic drainage of the testes. Atlas UrolClin North Am 1999; 7: 1-7.
Donohue JP, Zachary JM, Maynard BR. Distribution of nodal metastases in nonseminomatous testis cancer. J Urol 1982; 128: 315-320.
Tarin T, Carver B, Sheinfeld J. The role of lymphadenectomy for testicular cancer: indications, controversies and complications. UrolClin North Am 2011; 38: 439-449.
Beck SD, Bey AL, Bihrle R, et al. Ejaculatory status and fertility rates after primary RPLND. J Urol 2010; 184: 2.078-2.080.
Δεκέμβριος 2012








































