Ανοικτή αιμορροϊδεκτομή με χρήση σύγχρονων πηγών ενέργειας
Η αιμορροϊδοπάθεια είναι πολύ συχνή πάθηση των δυτικών κοινωνιών.
Γράφουν οι
Ιωάννης Γ. Πατούλης
Χειρουργός ΥΓΕΙΑ
Δημήτριος Ε. Τσακαγιάννης
Χειρουργός
Αναπλ. Διευθυντής Α΄ Χειρουργικής Κλινικής ΥΓΕΙΑ
Εμφανίζεται σε γυναίκες και άνδρες ανεξαρτήτως ηλικίας και σε ποσοστό περίπου 5% του γενικού πληθυσμού. Τουλάχιστον το 50% των ατόμων άνω των 50 ετών θα εμφανίσει σε κάποια φάση της ζωής του συμπτώματα αιμορροΐδων. Είναι συχνότερη στους λευκούς και στις ανώτερες κοινωνικοοικονομικές τάξεις, λόγω μικρότερης κατανάλωσης φυτικών ινών.
Υπάρχουν δύο τύποι αιμορροΐδων, που ταξινομούνται ανάλογα με τη θέση τους σε σχέση με την οδοντωτή γραμμή: οι εξωτερικές αιμορροΐδες που ανευρίσκονται κάτωθεν της οδοντωτής γραμμής και καλύπτονται από πλακώδες επιθήλιο (πρωκτόδερμα), και οι εσωτερικές αιμορροΐδες, που ανευρίσκονται άνωθεν της οδοντωτής γραμμής και καλύπτονται από κυλινδρικό επιθήλιο.
Οι εσωτερικές αιμορροΐδες ταξινομούνται σε τέσσερεις βαθμούς:
1ος βαθμός: Αιμορραγία από το ορθό χωρίς πρόπτωση των αιμορροϊδικών όζων. Δακτύλιος επισκοπικά φυσιολογικός.
2ος βαθμός: Πρόπτωση αιμορροϊδικών όζων κατά την κένωση. Αυτόματη ανάταξη.
3ος βαθμός: Πρόπτωση αιμορροϊδικών όζων κατά την κένωση. Ανάταξη με το χέρι.
4ος βαθμός: Μόνιμη πρόπτωση αιμορροϊδικών όζων. Αδύνατη η ανάταξη.
Έχουν προταθεί κατά καιρούς πολλές συντηρητικές και χειρουργικές τεχνικές για την αντιμετώπιση των αιμορροΐδων.
Οι ενδείξεις της χειρουργικής θεραπείας είναι:
- Όταν έχουν αποτύχει οι συντηρητικές μέθοδοι.
- Συνδυασμός εσωτερικών και εξωτερικών αιμορροΐδων.
- Εσωτερικές αιμορροΐδες 3ου και 4ου βαθμού με επιπλοκές.
- Εκτεταμένη αιμορροϊδοπάθεια με στραγγαλισμό.
- Πόνος, αιμορραγία, θρόμβωση, πρόπτωση.
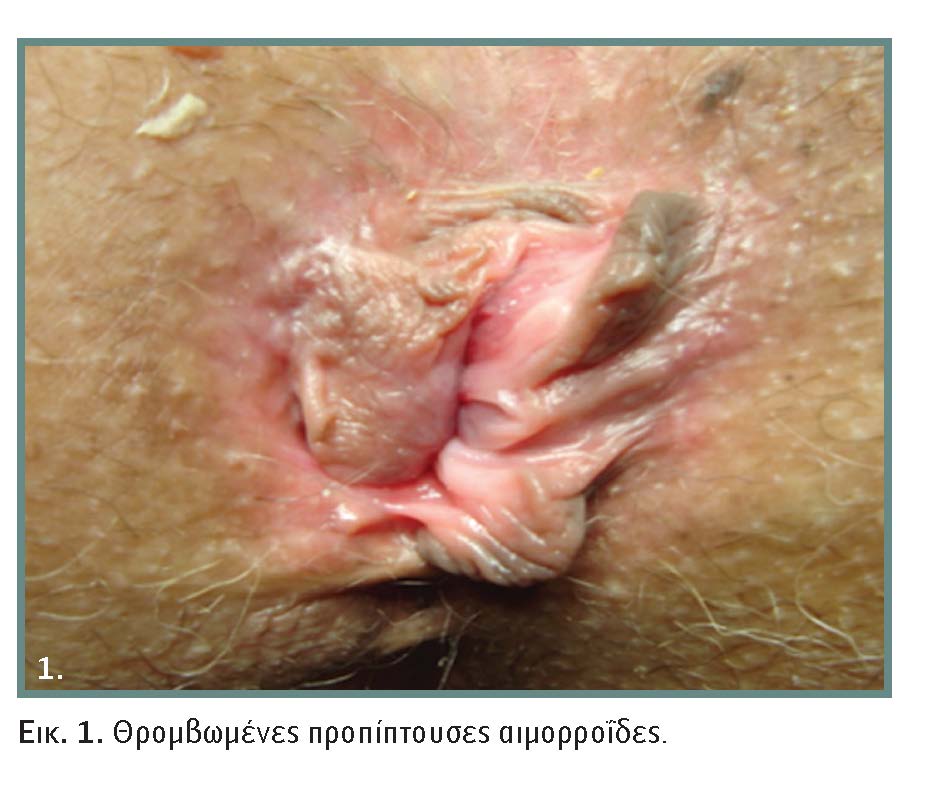
Ο βαθμός των αιμορροΐδων δεν αποτελεί απόλυτη ένδειξη χειρουργικής επέμβασης αν δεν συνυπάρχουν επιπλοκές όπως σοβαρή αιμορραγία που επηρεάζει τον αιματοκρίτη, θρόμβωση ή πρόπτωση με γάγγραινα (εικόνα 1), πόνος.
Η ανάγκη χειρουργικής θεραπείας, όπως είναι η ανοικτή αιμορροϊδεκτομή, είναι σπάνια και αφορά το 5%-10% των συμπτωματικών ασθενών.
Παράλληλα, κατά τη στιγμή της απόφασης για χειρουργική θεραπεία, ο ασθενής πρέπει να ενημερωθεί πλήρως:
- για το προσδοκώμενο αποτέλεσμα,
- για τη μετεγχειρητική πορεία και το χρόνο ανάρρωσης,
- για τις πιθανές επιπλοκές,
- για το λειτουργικό αποτέλεσμα.
Μία χειρουργική τεχνική αντιμετώπισης των αιμορροΐδων, για να θεωρηθεί ιδανική και αποτελεσματική, θα πρέπει:
- να είναι ασφαλής με μικρή νοσηρότητα,
- να έχει χαμηλή συχνότητα υποτροπών,
- να έχει ελάχιστο μετεγχειρητικό πόνο,
- να επιτρέπει γρήγορη επιστροφή στις συνήθεις δραστηριότητες.
Η τεχνική Milligan-Morgan
Η ανοικτή αιμορροϊδεκτομή, που περιγράφηκε από τους Milligan, Morgan, Jones και Officier στο Lancet το 1937, με βάση τη χαμηλή συχνότητα υποτροπών που αποδείχθηκε στην πορεία των πολλών ετών που εφαρμόστηκε η τεχνική, αποτελεί Cgold standardE. Όμως, συνοδεύεται από μετεγχειρητικό πόνο και τοπικό ερεθισμό από εκροή υγρών κατά τη διαδικασία της επούλωσης.
Οι στόχοι της ιδανικής αιμορροϊδεκτομής είναι:
- Η αφαίρεση των αιμορροϊδικών όζων ριζικά.
- Η αποφυγή του τραυματισμού των σφιγκτήρων, που έχει συνέπεια την ακράτεια κοπράνων.
- Η διατήρηση μίας νησίδας 1 εκ. πρωκτοδέρματος μεταξύ των εκταμέντων αιμορροϊδικών όζων, με σκοπό να αποφευχθεί η στένωση του πρωκτού και η δυσκολία στη κένωση.
- Ο ελαττωμένος μετεγχειρητικός πόνος, η ελάχιστη εκροή υγρών, η ταχύτερη επούλωση και επιστροφή στις συνήθεις δραστηριότητες.
Η κλασική περιγραφή της ανοικτής αιμορροϊδεκτομής Milligan-Morgan περιλάμβανε:
- Γενική ή ραχιαία ή τοπική αναισθησία.
- Θέση λιθοτομής.
- Ταυτοποίηση των όζων 3ης, 7ης, 11ης ώρας και εκτομή με ψαλίδι ή νυστέρι.
- Νησίδες πρωκτοδέρματος 1 εκ. μεταξύ των εκταμέντων όζων.
- Απολίνωση του μίσχου των αιμορροϊδικών όζων με ραφή ή ραφές cut-gut chrome ή silk.
- Επούλωση κατά β΄ σκοπό. Ανοικτή μέθοδος.
Η προσπάθεια αποφυγής του μετεγχειρητικού πόνου και του ερεθισμού από την εκροή οροαιματηρών υγρών, οδήγησε σε πολλές τροποποιήσεις της μεθόδου, με αλλαγή της χειρουργικής τεχνικής και χρήση πολλών μορφών ενέργειας για την επίτευξη αιμόστασης.
Στην ιατρική τα ηλεκτρικά κύματα χρησιμοποιήθηκαν μαζί με την ανακάλυψη του ηλεκτρισμού. Έτσι προήλθε η κλασική διαθερμία σαν όργανο αιμόστασης και εκτομής, το ligasure, το harmonic scalpel, οι ραδιοσυχνότητες RF ή τα laser.
Οι αλλαγές στην τεχνική της κλασικής ανοικτής αιμορροϊδεκτομής Milligan-Morgan είναι:
- Θέση πρηνής.
- Εκτομή των αιμορροϊδικών όζων με διαθερμία, ligasure, harmonic scalpel, RF ή laser.
- Καυτηρίαση του αιμορροϊδικού μίσχου αρχικά με διαθερμία και αργότερα με σύγχρονη μορφή ενέργειας, χωρίς ραφή απολίνωσης.
Αυτή η τακτική της κατάργησης της ραφής απολίνωσης υπήρξε μεγάλη καινοτομία, διότι ενώ δεν αυξήθηκε το ποσοστό των μετεγχειρητικών αιμορραγιών, ελαττώθηκε ο μετεγχειρητικός πόνος, αφού δεν υπάρχει η πιθανότητα ίνες του έσω σφιγκτήρα να συμπεριληφθούν στη ραφή απολίνωσης με συνέπεια να προκαλείται σπασμός και πόνος.
Ενεργειακές πηγές στο Νοσοκομείο ΥΓΕΙΑ
Σε αυτή την ανασκόπηση θα περιγράψουμε ενεργειακές πηγές που χρησιμοποιούνται συστηματικά στο Νοσοκομείο ΥΓΕΙΑ και υπάρχει αρκετή εμπειρία στη χρήση τους στην ανοικτή αιμορροϊδεκτομή, αλλά και γενικότερα στην πρωκτολογική χειρουργική.
Αυτά είναι το Ligasure Vessel Sealing System, οι ραδιοσυχνότητες RF, και το Harmonic Scalpel.
Ι. Ligasure Vessel Sealing System
Είναι όργανο που μπορεί να χρησιμοποιηθεί για χειρουργική εκτομή αιμορροΐδων 3ου και 4ου βαθμού. Αντικαθιστά τη διαθερμία, ενώ οι άλλοι χρόνοι της ανοικτής αιμορροϊδεκτομής Milligan-Morgan παραμένουν ίδιοι, όπως έχουν περιγραφεί ανωτέρω.
Η λειτουργία του βασίζεται σε ένα συνδυασμό άσκησης πίεσης και ηλεκτρικής ενέργειας, που επιτρέπει αποδόμηση του κολλαγόνου και της ελαστίνης του τοιχώματος των αγγείων, με αποτέλεσμα καυτηριασμό και σύντηξη των αιμοφόρων αγγείων μέχρι 7 mm διάμετρο, ενώ η απόσταση μετάδοσης της θερμικής ενέργειας στους γειτονικούς ιστούς από το σημείο χρήσης του οργάνου είναι από 0,5 mm έως 2 mm.
Πολλές τυχαιοποιημένες μελέτες συγκρίνουν τα αποτελέσματα της ανοικτής αιμορροϊδεκτομής με τη χρήση κλασικής διαθερμίας και τη χρήση ligasure.
Διαπιστώθηκαν τα εξής πλεονεκτήματα του ligasure σε σχέση με τη κλασική διαθερμία:
- σημαντικά λιγότερος χειρουργικός χρόνος,
- μικρότερη απώλεια αίματος κατά τη διάρκεια της επέμβασης,
- λιγότερος μετεγχειρητικός πόνος κατά την πρώτη κένωση και στο διάστημα 1-14 μετεγχειρητικών ημερών με λιγότερη χρήση παυσίπονων,
- γρηγορότερη επούλωση του τραύματος,
- γρηγορότερη επιστροφή στην εργασία, ενώ δεν υπήρξε διαφορά στη διάρκεια νοσηλείας και στις μετεγχειρητικές επιπλοκές, στη σύγκριση της χρήσης των δύο πηγών ενέργειας,
- μικρή καμπύλη εκμάθησης της τεχνικής.
ΙΙ. Radiofrequency Ablation (RF)
H ραδιοσυχνότητα RFείναι ένας εξελιγμένος τύπος ηλεκτροχειρουργικής που χρησιμοποιεί ένα κύμα ηλεκτρονίων, με συχνότητα 2 MHz έως 4 MHz για την εκτομή ή τον καυτηριασμό αγγείων και ιστών.
Η αρχή που διέπει την RF είναι ότι εκτέμνει ή καυτηριάζει τον ιστό με μετατροπή των ραδιοκυμάτων σε θερμότητα.
Το εναλλασσόμενο ρεύμα περνά από το άκρο ενός ηλεκτροδίου στον ιστό και του προκαλεί αλλαγές στην κατεύθυνση των ιόντων του ενδοκυττάριου και εξωκυττάριου υγρού του.
Αυτό δημιουργεί ιοντική αταξία, η οποία προκαλεί σύγκρουση και τριβή των ιόντων, με αποτέλεσμα τη δημιουργία θερμότητας. Η ανάπτυξη θερμότητας αυξάνει τη θερμοκρασία του ιστού και εξατμίζει το ενδοκυττάριο και εξωκυττάριο νερό του, με συνέπεια τοπική νέκρωση και εν τέλει τον καυτηριασμό του αγγείου. Το φαινόμενο καλείται κυτταρική εξάτμιση.
Συγκρινόμενο με την κλασική διαθερμία, το ηλεκτρόδιο RF παραμένει ψυχρό κατά τη διάρκεια της χρήσης του εξαιτίας του ρεύματος υψηλής συχνότητας 4 MHz, προκαλώντας θερμοκρασία 60-1000C, ενώ η κλασική διαθερμία δουλεύει με ρεύμα συχνότητας 0,5 MHz έως 1,5 MHz και η θερμοκρασία που προκαλείται είναι 750-9000C.
Η κλασική διαθερμία προκαλεί ιστική βλάβη που προσομοιάζει με έγκαυμα 3ου βαθμού, ενώ η RF προκαλεί μόνο επιφανειακή βλάβη.
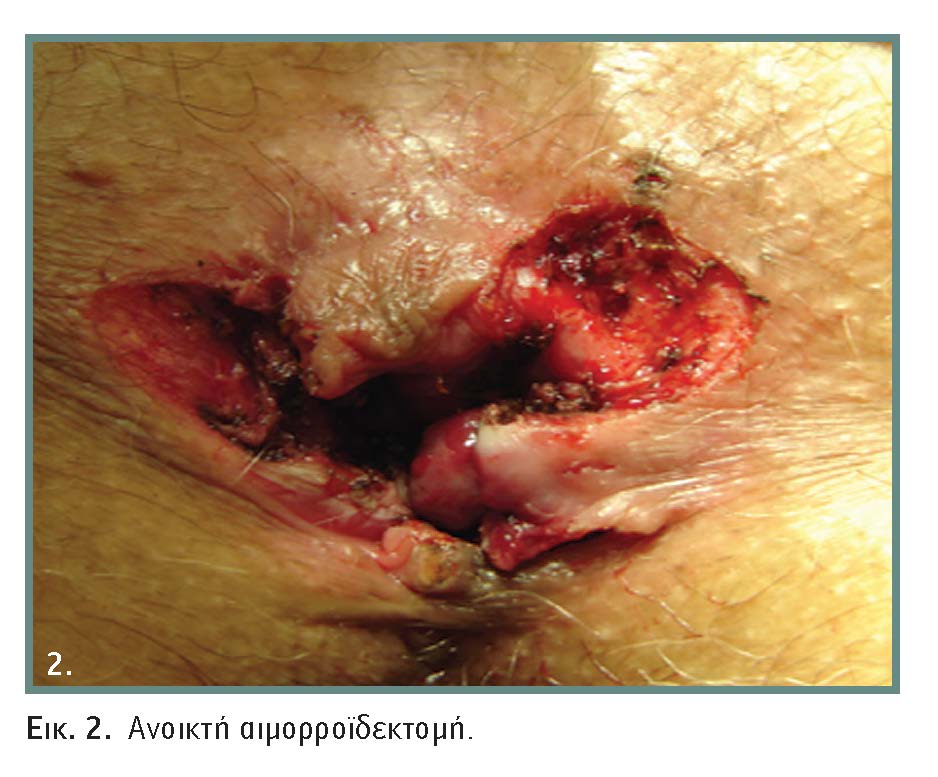
Αυτό αποτυπώνεται και ιστολογικά, όπου η ιστική βλάβη της RF είναι ανάλογη του κλασικού νυστεριού και σαφώς μικρότερη από την κλασσική διαθερμία (εικόνα 2).
Διαπιστώθηκαν τα εξής πλεονεκτήματα του RF σε σχέση με τη κλασική διαθερμία:
- Ελαττώνει το χειρουργικό χρόνο.
- Προκαλεί λιγότερο πόνο (η διαφορά γίνεται πιο εμφανής στον ισχυρό πόνο) και την 1η μετεγχειρητική ημέρα και μετά την 1η κένωση, και τις επόμενες ημέρες).
- Ταχύτερη επούλωση.
- Πιο ικανοποιημένοι ασθενείς.
Οι δύο τεχνικές δεν εμφανίζουν διαφορές:
- στις ημέρες νοσηλείας,
- στις επιπλοκές, άμεσες και απώτερες,
- στις υποτροπές, και
- στην επιστροφή στις δραστηριότητες.
III. Harmonic Scalpel
Το Harmonic Scalpel είναι επίσης ένα όργανο που χρησιμοποιεί ηλεκτρική ενέργεια μετατρέποντάς τη σε υπερήχους. Έχει επίσης χρησιμοποιηθεί στην πρωκτολογία για να εξαλείψει το μετεγχειρητικό πόνο της κλασικής διαθερμίας.
Έτσι, τα πλεονεκτήματα του Harmonic Scalpel έναντι της κλασικής διαθερμίας είναι:
- Μικρότερος χειρουργικός χρόνος.
- Λιγότερη απώλεια αίματος κατά διάρκεια της επέμβασης.
- Μικρότερη τραυματική βλάβη στους ιστούς με μικρότερη νέκρωση.
- Λιγότερος μετεγχειρητικός πόνος.
- Ταχύτερη επούλωση, γρηγορότερη επιστροφή στις δραστηριότητες.
Συχνότερη επιπλοκή στις σειρές που αναφέρθηκαν ήταν η επίσχεση ούρων, ιδίως στους ασθενείς που χορηγήθηκε ραχιαία ανασθησία.
Συμπέρασμα
Ο ελαττωμένος πόνος που σχετίζεται με τη χρήση του Ligasure, του RF και του Harmonic Scalpel οφείλεται:
- στη μειωμένη ιστική βλάβη που προκαλούν,
- στην ταχύτερη πρωτογενή επούλωση,
- στην απουσία του παροδικού εγκαύματος 3ου βαθμού των νευρικών απολήξεων στα χείλη του τραύματος που προκαλεί η διαθερμία.
Bιβλιογραφία
- Corman ML. Hemorrhoids. In Colon & Rectal Surgery. Lippincott Williams & Wilkins 2005, 5th edition; p. 177-253.
- Sneider EB, Maykel JA. Diagnosis and management of symptomatic hemorrhoids. Surgical Clinics of North America: Anorectal Disease, February 2010; Volume 90 Number 1: 17-32.
- Keighley M, Williams N. Haemorrhoidal disease. In Surgery of the Anus, Rectum and Colon, W.B. Sauders 1993; 295-363.
- Danson Y, Kok-Yang T. Hemorrhoidectomy – making sense of the surgical options. World J Gastroenterol. 2014; 20: 16.976-16.983.
- Milligan ETC, Morgan CN, Jones LE, Officier R. Surgical anatomy of the anal canal and the operative treatment of heamorrhoids. Lancet 1937; 2: 1.119-1.124.
- Bassi R, Bergami G. The surgical treatment of hemorrhoids: diathermo -coagulation and traditional technics. A prospective randomized study. Minerva Chir. 1997; 52: 387-391.
- Franklin EJ, Seetharam S, Lowney J, Horgan PG. Randomized, clinical trial of Ligasure vs conventional diathermy in hemorroidectomy. Dis Colon Rectum 2003; 46: 1.380-1.383.
- Muzi MG, Milito G, Nigro C, et al. Randomized clinical trial of Ligasure and conventional diathermy haemorrhoidectomy. BR. J. Surg. 2007; 94: 937-942.
- Altomare DF, Milito G, Andreoli R, et al. Ligasure precise vs. conventional diathermy for Milligan-Morgan hemorrhoidectomy: a prospective, randomized, multicenter trial. Dis Colon Rectum 2008; 51: 514-519.
- Franceschili L, Stolfi VM, D?Ugo S, et al. Radiofrequency versus conventional diathermy Milligan-Morgan hemorroidectomy: a prospective, randomized study. Int.J. Colorectal Dis., 2011; 26: 1.345-1.350.
- Filingeri V, Bellinimi, Gravante G. The role of radiofrequency surgery in the treatment of hemorrhoidal disease. Eur Rev Med Pharmacol Sci., 2012; 16: 548-553.
- Dreznic Z, et all. Harmonic scalpel hemorrhoidectomy: prelimary results of a new alternative method. Techniques in Coloproctology: 2002; 6: 89-92.
- Mastakov MY, Buettner PG, Ho YH. Updated meta-analysis of randomized controlled trials comparing conventional excisional haemorrhoidectomy with Ligasure for haemorrhoids. Tech Coloproctol., 2008; 12: 229-230.
Μάρτιος 2015








































