Επικοινωνίες του ουροποιητικού με το γεννητικό σύστημα των γυναικών
Οποιαδήποτε επικοινωνία μεταξύ του γεννητικού συστήματος και του ουροποιητικού είναι αφύσικη και ονομάζεται συρίγγιο.
Γράφει ο
Νικόλαος Β. Ντάγκας
Υπεύθυνος Ουρολογικού – Ουροδυναμικού
Τμήματος ΜΗΤΕΡΑ
Οι επικοινωνίες αυτές μπορεί να είναι:
1. Μεταξύ κόλπου και κύστης (κυστεοκολπικά συρίγγια 60%-84%).
2. Μεταξύ κόλπου και ουρητήρα (ουρητηροκολπικά συρίγγια 8%-14%).
3. Μεταξύ μήτρας και κύστης (κυστεομητρικά συρίγγια <1%).
4. Μεταξύ ουρήθρας και κόλπου (ουρηθροκολπικά συρίγγια 2%-12%).
Μερικές φορές στην ίδια ασθενή συνυπάρχουν περισσότερα του ενός συρίγγια, είτε ιδίου τύπου είτε διαφορετικού, και αυτό πρέπει πάντοτε να είναι στη σκέψη του ειδικού.
Στον ανεπτυγμένο κόσμο τα ουρογεννητικά συρίγγια είναι κατά κανόνα ιατρογενή από χειρουργικές επεμβάσεις στο ουρογεννητικό ή ακτινοθεραπεία, ενώ σπάνια μπορεί να οφείλονται στον τοκετό ή σε επέκταση νεοπλασιών κυρίως από το γεννητικό. Σπανίως ξένα σώματα, όπως πεσσοί ή ενδομητρικές συσκευές μπορούν να δημιουργήσουν ουρογεννητικά συρίγγια.
Στον αναπτυσσόμενο κόσμο, όπου πράγματι τα συρίγγια είναι μεγάλο πρόβλημα, η κύρια αιτία είναι η δυσαναλογία κατά τον τοκετό (εικόνα 1), η κακή διαχείριση παράτασης της εξώθησης με την ισχαιμική νέκρωση της κύστης ή της ουρήθρας από πίεση του εμβρύου στην ηβική σύμφυση και λιγότερο η υστερεκτομή από κακή τεχνική.
Τα συρίγγια είναι από τις πλέον δυσάρεστες επιπλοκές, με επιπτώσεις ψυχικές, κοινωνικές, οικονομικές, νομικές.
Η δημιουργία τους σχετίζεται με νέκρωση του κόλπου σε συνδυασμό με μη αντιληπτό τραυματισμό της κύστης του ουρητήρα ή της ουρήθρας κατά τη διάρκεια μιας επέμβασης. Παράγοντες που συμβάλλουν στο να δημιουργηθεί ένα συρίγγιο έπειτα από υστερεκτομή είναι η προηγηθείσα καισαρική τομή, η ενδομητρίωση, και η προηγηθείσα ακτινοθεραπεία.
Το πλέον συνηθισμένο σύμπτωμα ενός ιατρογενούς συριγγίου είναι η συνεχής απώλεια ούρων από τον κόλπο έπειτα από μια γυναικολογική ή άλλη εγχείρηση στην πύελο. Η επικοινωνία μπορεί να γίνει εμφανής αμέσως μετά την επέμβαση ή συνήθως έπειτα από αρκετές μέρες ή εβδομάδες μετά την επέμβαση. Κατά την άμεση μετεγχειρητική περίοδο συνήθως υπάρχουν ειλεός, υπερβολικός πόνος, αιματουρία ή πόνος στον νεφρό.
Η φυσική εξέταση με έλεγχο του κόλπου είναι η κύρια εξέταση που βοηθά στον εντοπισμό του συριγγίου, τον έλεγχο για παρουσία φλεγμονής και κυρίως τον έλεγχο του σημείου και της χωρητικότητας του κόλπου, που θα επιτρέψει την εκτίμηση για την οδό προσπέλασης για χειρουργική αποκατάσταση.
Κυστεοκολπικό συρίγγιο
Στην επικοινωνία αυτή υπάρχει επικοινωνία της ουροδόχου κύστης και του κόλπου. Το κυστεοκολπικό συρίγγιο είναι αποτέλεσμα χειρουργικών και μαιευτικών επιπλοκών, ξένων σωμάτων, καθετήρων, φλεγμονών όπως η σχιστοστομίαση ή η φυματίωση. Σε ασθενείς με καρκίνους (τραχήλου μήτρας, ορθού, κόλπου) το συρίγγιο μπορεί να είναι επιπλοκή της νόσου ή να συμβεί έπειτα από ακτινοθεραπευτική αγωγή.
Στον αναπτυσσόμενο κόσμο η συνήθης αιτία είναι η παράταση της εξώθησης του τοκετού με ενσφήνωση του εμβρύου στην έξοδο λόγω δυσαναλογίας. Τα συρίγγια στην περίπτωση αυτή είναι συνήθως μεγάλα και συνοδεύονται από εκτεταμένη βλάβη και νέκρωση της κύστης. Στον ανεπτυγμένο κόσμο η συνήθης αιτία είναι οι γυναικολογικές επεμβάσεις και ειδικότερα η υστερεκτομή σε ποσοστό 0,1%-0,2%. Το συνηθισμένο σύμπτωμα είναι η συνεχής απώλεια ούρων από τον κόλπο.
Το ιστορικό, η κλινική εξέταση με διάταση της κύστης με διάλυμα κυανού του μεθυλενίου και η τοποθέτηση τολυπίων στον κόλπο είναι από τις πλέον ακριβείς και απλές διαγνωστικές διαδικασίες. Εν συνεχεία επισκοπούνται τα τολύπια που έχουν τοποθετηθεί στον κόλπο αν έχουν βαφεί ή με κολποδιαστολέα ελέγχεται ο κόλπος και εντοπίζεται το σημείο διαφυγής. Μερικές φορές η παραπάνω τεχνική μπορεί να συνδυαστεί με χορήγηση χρωστικής από το στόμα.
Με αυτόν τον απλό τρόπο μπορεί να διαφοροδιαγνωστεί κλινικά το κυστεοκολπικό από το ουρητηροκολπικό συρίγγιο.
Η ανιούσα κυστεογραφία σε πλάγια λήψη, με ή χωρίς ούρηση, μπορεί να απεικονίσει την επικοινωνία.
Η κυστεοσκόπηση θα προσδιορίσει την ακριβή ανατομική θέση του συριγγίου εντός της κύστης και τη σχέση του με τα ουρητηρικά στόμια. Η ενδοφλέβια πυελογραφία θα μας επιβεβαιώσει την εμπλοκή ή μη των ουρητήρων στην επικοινωνία.
Ουρητηροκολπικά συρίγγια
Είναι η επικοινωνία ανάμεσα στον ουρητήρα και τον κόλπο. Χαρακτηριστικό τους είναι ότι, όταν είναι ετερόπλευρα (ως συνήθως), η ασθενής έχει συνεχή απώλεια ούρων από τον κόλπο ενώ ταυτόχρονα έχει και κανονική ούρηση από την ουρήθρα. Μπορεί επίσης να συνυπάρχουν κοιλιακός πόνος, κωλικός του σύστοιχου νεφρού, πυρετός και παραλυτικός ειλεός.
Εγχειρήσεις στην πύελο και μαιευτικές επιπλοκές είναι οι συνήθεις αιτίες. Ακτινοθεραπεία στην πύελο, φλεγμονές και λίθοι μπορεί επίσης να οδηγήσουν σε αυτό το είδος του συριγγίου.
Η ενδοφλέβια πυελογραφία είναι η βασική απεικονιστική εξέταση. Αυτή μπορεί να δείξει έξοδο σκιαγραφικού από τον ουρητήρα, σκιαγραφικό στον κόλπο, υδρονέφρωση ή υδροουρητήρα, με ή χωρίς έξοδο σκιαγραφικού στον κόλπο. Το συρίγγιο δεν είναι πάντοτε ορατό.
Σε περίπτωση που η πυελογραφία δεν καταφέρει να αναδείξει την επικοινωνία, η διαγνωστική εξέταση είναι η ανιούσα πυελογραφία.
Κυστεομητρικό συρίγγιο
Κυστεομητρικό συρίγγιο είναι η επικοινωνία μεταξύ μήτρας και κύστης. Είναι σχετικά λιγότερο συνηθισμένο συρίγγιο. Αντιπροσωπεύει το 1%-4% των ουρογεννητικών συριγγίων. Είναι αποτέλεσμα μαιευτικών επιπλοκών και συνήθως καισαρικής τομής, χρήση εμβρυουλκών-λαβίδων, απόξεσης του ενδομητρίου για αφαίρεση πλακούντα. Επίσης επιπλοκές σε χειρουργικές επεμβάσεις ή διάβρωση-διάτρηση ενδομητρικών συσκευών και τραυματισμοί μπορεί να οδηγήσουν σε κυστεομητρικά συρίγγια.
Το συνηθισμένο σύμπτωμα είναι η απώλεια ούρων από τον κόλπο συνεχώς ή συχνά διαλειπόντως. Συχνό σύμπτωμα είναι η αιματουρία κατά τη διάρκεια της εμμήνου ρύσης.
Η διάγνωση στηρίζεται στο ιστορικό, στην κλινική εξέταση με χρήση κυανού του μεθυλενίου και στην παρατήρηση από τον κόλπο για να εντοπιστεί το σημείο απ’ όπου έρχεται, που στην περίπτωση αυτή θα είναι ο τράχηλος της μήτρας.
Η ανιούσα κυστεογραφία σε πλάγιες λήψεις θα δείξει την έξοδο σκιαγραφικού στην κοιλότητα της μήτρας (εικόνα 2). Την ίδια αξιοπιστία έχει και η υστεροσαλπιγγογραφία.
Ουρηθροκολπικό συρίγγιο
Είναι η επικοινωνία ανάμεσα στην ουρήθρα και τον κόλπο. Είναι αποτέλεσμα μετεγχειρητικών επιπλοκών, μαιευτικών επιπλοκών, τραυματισμών στην πύελο, νεοπλασμάτων και ακτινοθεραπείας. Σπάνια μπορεί να συμβεί έπειτα από παρατεταμένη χρήση καθετήρων με πίεση που οδηγεί σε νέκρωση. Τα τελευταία χρόνια προστέθηκε στις αιτίες η χρήση ταινιών ελεύθερης τάσης για την αντιμετώπιση της ακράτειας προσπάθειας (εικόνα 4).
Η εκδήλωση συμπτωμάτων εξαρτάται από τη θέση του στην ουρήθρα (πριν ή μετά τον έξω σφιγκτήρα), καθώς και από την ακεραιότητα ή μη του αυχένα της κύστης. Σε περίπτωση ανεπάρκειας του αυχένα, συρίγγιο πριν από τον έξω σφιγκτήρα σημαίνει συνεχή απώλεια ούρων από τον κόλπο, ενώ περιφερικά του έξω σφιγκτήρα η επικοινωνία δεν γίνεται συνήθως αντιληπτή, καθόσον η γυναίκα αισθάνεται απλά -ανώμαλη ροή στην ούρηση με στροβιλισμό.
Η διάγνωση γίνεται με παρατήρηση χρησιμοποιώντας τον οπίσθιο κολποδιαστολέα ή με κυστεογραφία ούρησης και ουρηθροσκόπηση. Ο ουροδυναμικός έλεγχος στα συρίγγια αυτά έχει ιδιαίτερη σημασία.
Αντιμετώπιση
Κυστεοκολπικά συρίγγια
Δεν υπάρχει φαρμακευτική αγωγή για τη σύγκλιση των συριγγίων. Υπό ορισμένες προϋποθέσεις η πολύ έγκαιρη (τις πρώτες μετεγχειρητικές μέρες) διάγνωσή τους μπορεί να οδηγήσει στη σύγκλισή τους με συντηρητικό τρόπο, δηλαδή με παραμονή του καθετήρα για αρκετό διάστημα. Αν αυτό συνδυαστεί με ηλεκτροπηξία του βλεννογόνου της κύστης γύρω από το συρίγγιο, καθώς και του ιδίου του συριγγίου, δίνει καλύτερα αποτελέσματα (χαμηλά, όμως), ιδιαίτερα αν το συρίγγιο είναι μικρό και με την τοποθέτηση του καθετήρα η ασθενής παύει να βρέχεται.
Η φαρμακευτική αγωγή έχει νόημα για να καταστείλει τυχόν φλεγμονή ή να βοηθήσει στην ανάπλαση του κολπικού επιθηλίου με οιστρογόνα σε μετεμηνοπαυσιακές γυναίκες.
Συρίγγια που ανευρίσκονται 3-7 μέρες μετεγχειρητικά, πρέπει να χειρουργούνται αμέσως. Μετά τη 10η μετεγχειρητική μέρα θα πρέπει να ελέγχεται προσεκτικά η ασθενής για παρουσία φλεγμονής.
Παραδοσιακά η αποκατάσταση γίνεται 2-4 μήνες μετά την πρώτη επέμβαση για να ηρεμήσει η περιοχή και να υπάρξουν καλύτερα αποτελέσματα. Αυτό το διάστημα είναι μεγάλο για τις ασθενείς αυτές, για τις οποίες η ψυχική επιβάρυνση από την κατάσταση αυτή είναι πολύ μεγάλη. Έχουν γίνει προσπάθειες με εξίσου καλά αποτελέσματα για χειρουργική αποκατάσταση νωρίτερα και από 2 μήνες. O Blaivas προτείνει ότι δεν υπάρχει κανένας λόγος καθυστέρησης της αποκατάστασης αν δεν υπάρχουν στοιχεία φλεγμονής.
Οι βασικές αρχές χειρουργικής αποκατάστασης είναι οι εξής:
– Αφαίρεση του ουλώδους ιστού του συριγγίου.
– Καλός διαχωρισμός κόλπου – κύστης.
– Νεαροποίηση των ορίων του συριγγίου.
– Στεγανή σύγκλιση χωρίς τάση και χωρίς διασταύρωση των συγκλίσεων κύστης – κόλπου.
Σε δύσκολα συρίγγια χρειάζεται να παρεμβληθεί άλλος ιστός (περιτόναιο, επίπλουν, λίπος, martius flap κ.λπ.) για καλύτερες πιθανότητες σύγκλισης.
Ιστορικά η οδός χειρουργικής αποκατάστασης καθοριζόταν από τη θέση του συριγγίου. Συρίγγια πίσω από το τρίγωνο αντιμετωπίζονταν διακοιλιακά, ενώ συρίγγια κάτω από τη μεσοουρητηρική πτυχή αντιμετωπίζονταν διακολπικά.
Η διακολπική τεχνική, όταν είναι εφικτή, είναι η καλύτερη για την ασθενή. Συχνά, για συρίγγια που κρίνεται πριν από την αναισθησία ότι δεν μπορούν να γίνουν διακολπικά, με τη χαλάρωση της αναισθησίας η εκτίμηση αλλάζει. Για το λόγο αυτό η απόφαση για την προσπέλαση πρέπει να λαμβάνεται στο χειρουργικό τραπέζι, με την ασθενή (ήδη ενημερωμένη) υπό αναισθησία. Η ελάχιστη ταλαιπωρία των ασθενών με την τεχνική αυτή την κάνει πρώτης επιλογής και τυχόν αποτυχία δεν αποκλείει επόμενη προσπάθεια διακολπικά.
Σε εκτεταμένα συρίγγια, ειδικά έπειτα από ακτινοθεραπεία, μπορεί να γίνει χρήση συνδυασμένης διακολπικής και διακοιλιακής προσπέλασης.
Ουρητηροκολπικά συρίγγια
Τα ουρητηροκολπικά συρίγγια μερικές φορές μπορούν να αντιμετωπιστούν με επιτυχία ενδοσκοπικά, με την τοποθέτηση ουρητηρικού stent, και αξίζει τον κόπο να είναι η πρώτη επιλογή. Αυτό θεωρείται επιτυχές αν συνοδευτεί από διακοπή της διαρροής. Σε περίπτωση επιμονής της διαφυγής ή αδυναμία τοποθέτησης, η ανοικτή χειρουργική αποκατάσταση είναι αναγκαία και κατά κανόνα χρειάζεται μετεμφύτευση του ουρητήρα.
Κυστεομητρικά συρίγγια
Η αντιμετώπιση μπορεί να είναι συντηρητική, φαρμακευτική ή χειρουργική. Η συντηρητική αγωγή για μικρά συρίγγια περιλαμβάνει καθετηριασμό και αντιβιοτικά για 3 εβδομάδες. Άλλοι συγγραφείς προτείνουν χρήση αναλόγων LHRH για 6 μήνες. Μερικοί συγγραφείς προτείνουν ηλεκτροπηξία του συριγγίου. Αυτόματη σύγκλιση παρατηρείται στο 5% των περιπτώσεων.
Η χειρουργική θεραπεία είναι αναγκαία στις περισσότερες περιπτώσεις. Η υστερεκτομή δεν είναι απαραίτητη. Η προσπέλαση είναι διακυστική, διαπεριτοναϊκή ή λαπαροσκοπική. Στην επέμβαση χρειάζεται εκτομή του συριγγίου και ξεχωριστή σύγκλιση μήτρας – κύστης με τοποθέτηση περιτοναίου ή επιπλόου μεταξύ τους.
Ουρηθροκολπικά συρίγγια
Η αντιμετώπιση εδώ είναι χειρουργική. Προβλήματα που μπορεί να υπάρξουν, ιδιαίτερα με αυτά της μεσότητας της ουρήθρας, είναι η μετεγχειρητική ανάπτυξη ακράτειας προσπάθειας (περίπου στο 50%), πλήρους ακράτειας σε μεγάλα συρίγγια ή στενώσεων. Σε κάθε περίπτωση έχει ιδιαίτερη σημασία τυχόν συνυπάρχουσα παθολογία, όπως ακράτεια προσπάθειας ή υπερδραστηριότητα του εξωστήρα. Κι αυτό γιατί στις περιπτώσεις αυτές πρέπει να ληφθεί υπόψη η παθολογία αυτή στην αντιμετώπιση και να συζητηθεί με την ασθενή .
Αρκετοί παράγοντες παραμένουν συζητήσιμοι αναφορικά με την αντιμετώπιση των συριγγίων.
– Ο χρόνος της αποκατάστασης (νωρίτερα ή παραδοσιακά έπειτα από 3-4 μήνες).
– Η χειρουργική προσπέλαση (διακολπικά, διακοιλιακά, λαπαροσκοπικά).
– Η αφαίρεση του συριγγώδους πόρου ή η διατήρησή του.
– Η χρήση τoπικών ιστών, π.χ. Martius flap, περιτοναίου, επιπλόου.
Η μετεγχειρητική φροντίδα στις ασθενείς είναι πολύ σημαντική. Υπερδιάταση της κύστης λόγω απόφραξης του καθετήρα στην πρώιμη μετεγχειρητική περίοδο μπορεί να έχει καταστροφικά αποτελέσματα. Γι? αυτό καλό είναι η ασθενής να πηγαίνει στο σπίτι με ουρηθρικό και υπερηβικό καθετήρα. Η αφαίρεση του καθετήρα γίνεται τη 15η μετεγχειρητική μέρα, αφού προηγηθεί ακτινολογικός έλεγχος.
Τα συρίγγια είναι πολύ άσχημες επιπλοκές. Η ασθενής που βιώνει το πρόβλημα και ιδίως την ταλαιπωρία της αναμονής για την αποκατάσταση, είναι σε κατάσταση κατάθλιψης, απομόνωσης και απελπισίας.
Είναι γενικά αποδεκτό ότι η πρώτη επέμβαση για αποκατάσταση του συριγγίου έχει τις καλύτερες πιθανότητες να είναι επιτυχής. Για το λόγο αυτό ο χειρουργός που θα την αποκαταστήσει πρέπει να έχει πείρα στην αντιμετώπισή του, να διαγνώσει και να αξιολογήσει σωστά την κατάσταση των ιστών και τη θέση του, έτσι ώστε να ελαχιστοποιήσει τις πιθανότητες αποτυχίας.
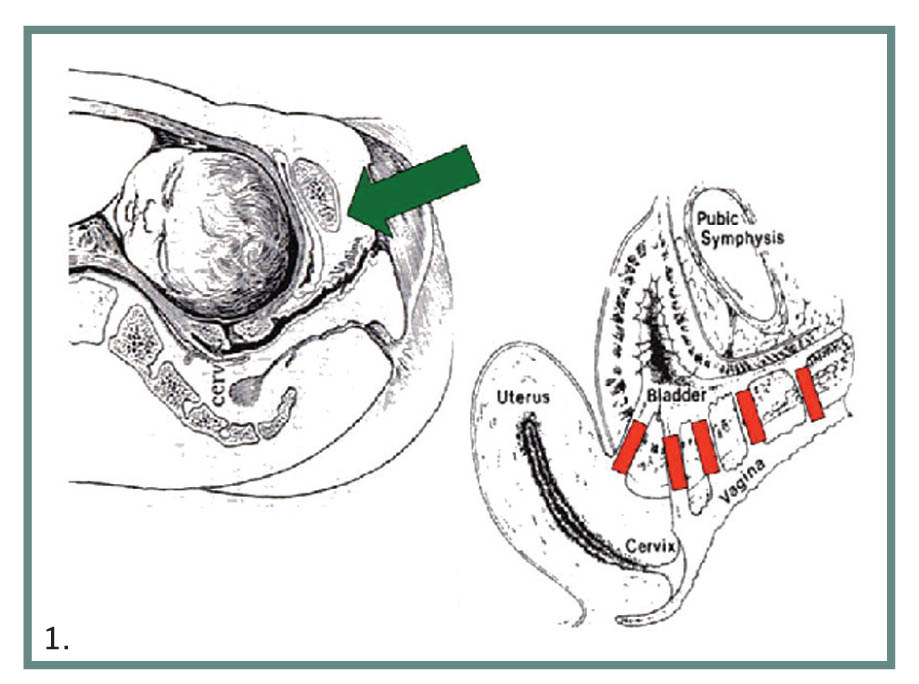
Εικ. 1. Μηχανισμός δημιουργίας μαιευτικών συριγγίων.
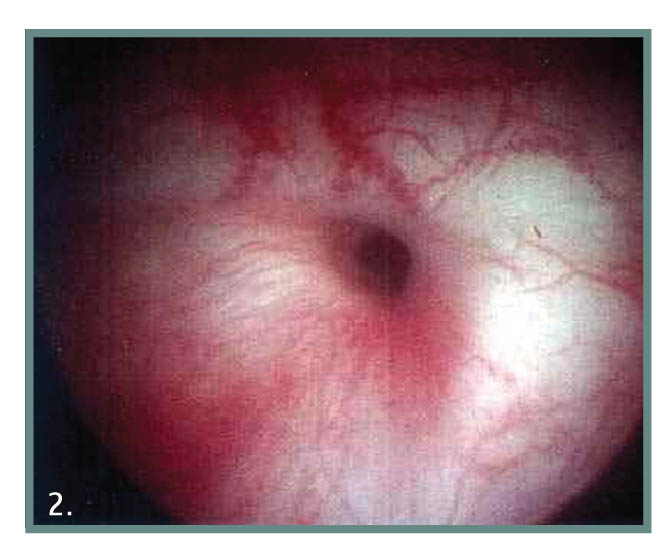
Εικ. 2. Κυστεοσκοπική εικόνα κυστεοκολπικού συριγγίου.
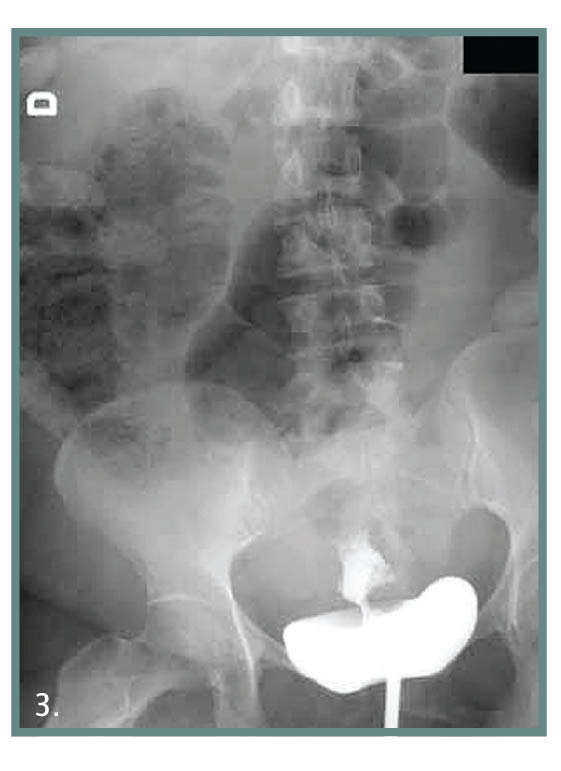
Εικ. 3. Αινούσα κυστεογραφία – κυστεομητρικό συρίγγιο.
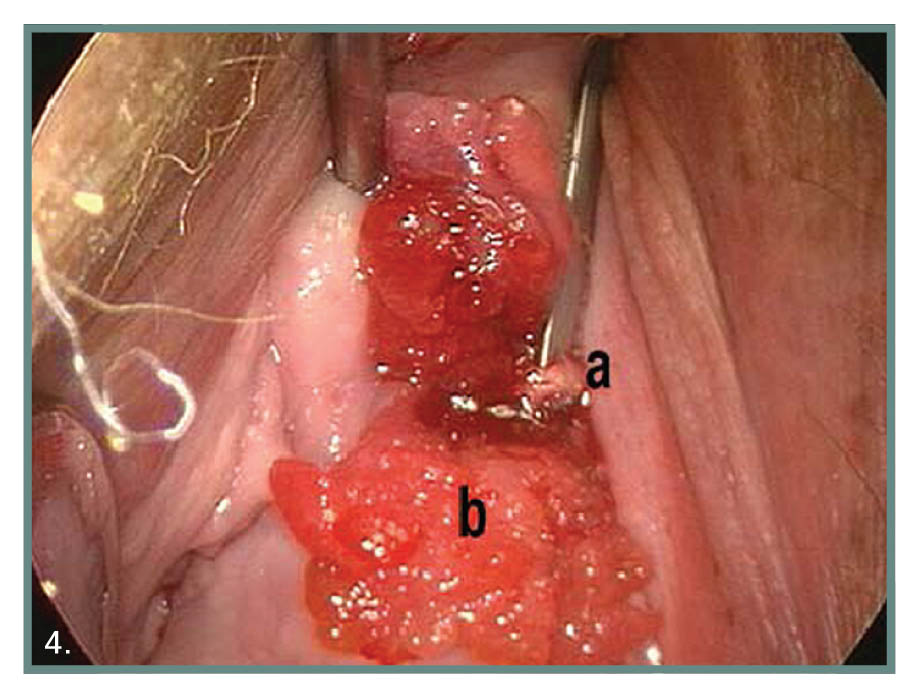
Εικ. 4. Ουρηθροκολπικό συρίγγιο. a: Ταινία ελεύθερης τάσης. b: Ουρηθροκολπικό συρίγγιο με κοκκίωμα
Bιβλιογραφία
Hilton P, Ward A. Epidemiological and surgical aspects of urogenital fistulae: a review of 25 years’ experience in southeast Nigeria. Int Urogynecol. J. Pelvic Floor Dysfunct. 1998; 9: 189-194.
Blandy JP, Badenoch DF, Fowler CG, et al. Early repair of iatrogenic injury to the ureter or bladder after gynecologic surgery Urol. 1991; 146: 761-765.
Kursh ED, Morse RM, Resnic MI, et al. Prevention of development of a vesicovaginal fistula. Surg. Gynecology Obstet. 1988: 166: 409-412.
Harris WJ. Early complications of abdominal and vaginal Hysterectomy. Obstet. Gynecology survey 1995: 50: 795-805.
Narayanan P, Nobbenhuis M, Reynolds KM, et al. Fistulas in malignant gynecologic disease: etiology, imaging, and management. Radiographics 2009; 29: 1.073-1.083.
Blaivas JG, Heritz DM, Romantzi L. Early versus late repair of vesicovaginal fistulas: Vaginal and abdominal approaches. J Urol. 1995; 153: 1.110-1.113.
Singh O, Gupta SS, Mathur RK. Urogenital fistulas in women: 5-year experience at a single center. Urol. J. 2010 Winter; 7 (1): 35-39.
Eilber KS, Kavaler E, Rodriguez LV, et al. Ten-year experience with transvaginal vesicovaginal fistula repair using tissue interposition. J Urol. 2003r; 169:1.033-1.036.
Pushkar DY, Dyakov VV, Kosko JW, et al. Management of urethrovaginal fistulas. Eur. Urol. 2006; 50: 1.000-1.005.
Δεκέμβριος 2012








































