Σύνδρομα επικάλυψης στα αυτοάνοσα νοσήματα του ήπατος
Μέσα στο φάσμα των αυτοάνοσων νοσημάτων του ήπατος, μερικοί ασθενείς εμφανίζονται με κλινικά, βιοχημικά, ανοσολογικά και ιστολογικά χαρακτηριστικά και χολοστατικής ηπατοπάθειας (π.χ. πρωτοπαθούς χολικής κίρρωσης ή πρωτοπαθούς σκληρυντικής χολαγγειίτιδας) και αυτοάνοσης ηπατίτιδας.
Γράφουν οι
Δ. Τσαντούλας
Επ. Καθηγητής Παν/μίου Αθηνών
Διεθυντής Ηπατολογικού Τμήματος ΥΓΕΙΑ
Ε. Βεζαλή
Παθολόγος – Ηπατολόγος
Συνεργάτις Ηπατολογικού Τμήματος ΥΓΕΙΑ
Ε. Χρυσανθοπούλου
Γαστρεντερολόγος, Συνεργάτις ΥΓΕΙΑ
Οι καταστάσεις αυτές είναι δύσκολο συνήθως να καταταγούν κάπου και αναφέρονται συχνά ως σύνδρομα επικάλυψης (overlap syndromes).
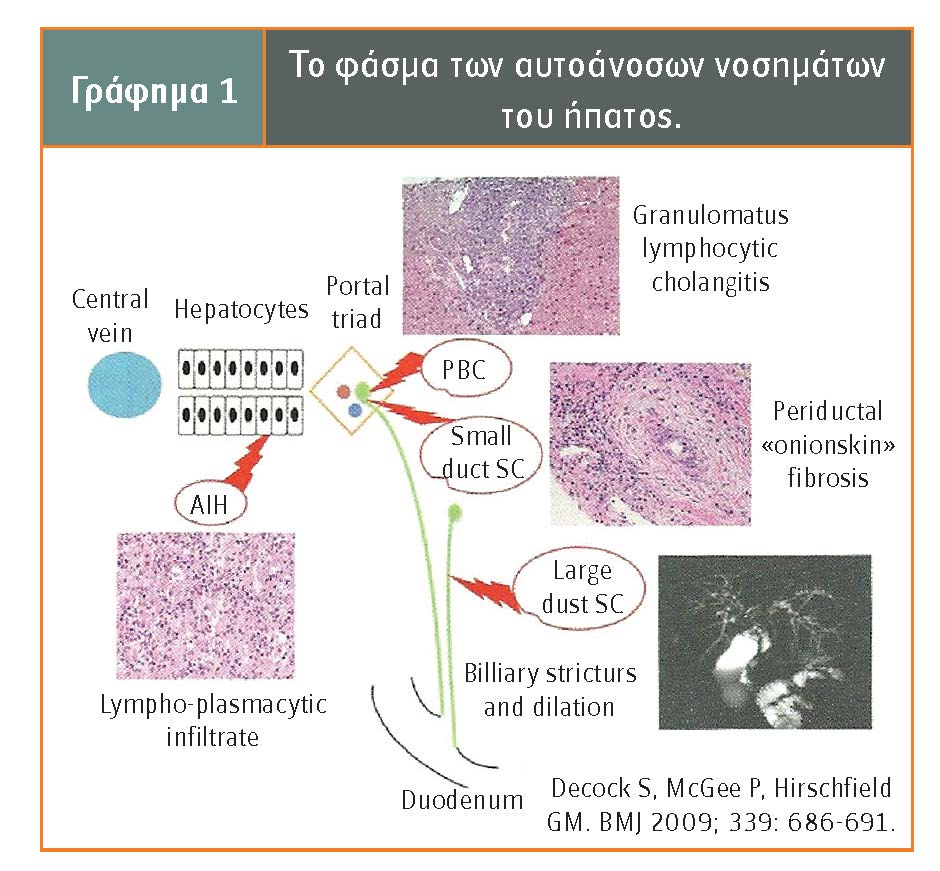
Εφόσον δεν υπάρχουν διεθνώς συμφωνημένα κριτήρια κατάταξης, χρησιμοποιούνται διάφορα ονόματα, όπως αυτοάνοση χολαγγειοπάθεια, αυτοάνοση χολαγγειίτιδα, ηπατιδικού τύπου πρωτοπαθής χολική κίρρωση, αυτοάνοση σκληρυντική χολαγγειίτιδα κ.ά., για να ξεχωρίζουν αυτές τις οντότητες από τα κλασικά αυτοάνοσα νοσήματα του ήπατος: αυτοάνοση ηπατίτιδα (ΑΗ), πρωτοπαθής χολική κίρρωση (ΠΧΚ), πρωτοπαθής σκληρυντική χολαγγειίτιδα (ΠΣΚ), που αφορά είτε στους μεγάλους χοληφόρους πόρους είτε στα ενδοηπατικά χοληφόρα στο 10% είτε και στα δύο. Τα ιστολογικά χαρακτηριστικά και ο εντοπισμός των κλασικών αυτοάνοσων νοσημάτων του ήπατος φαίνονται στο γράφημα 1.
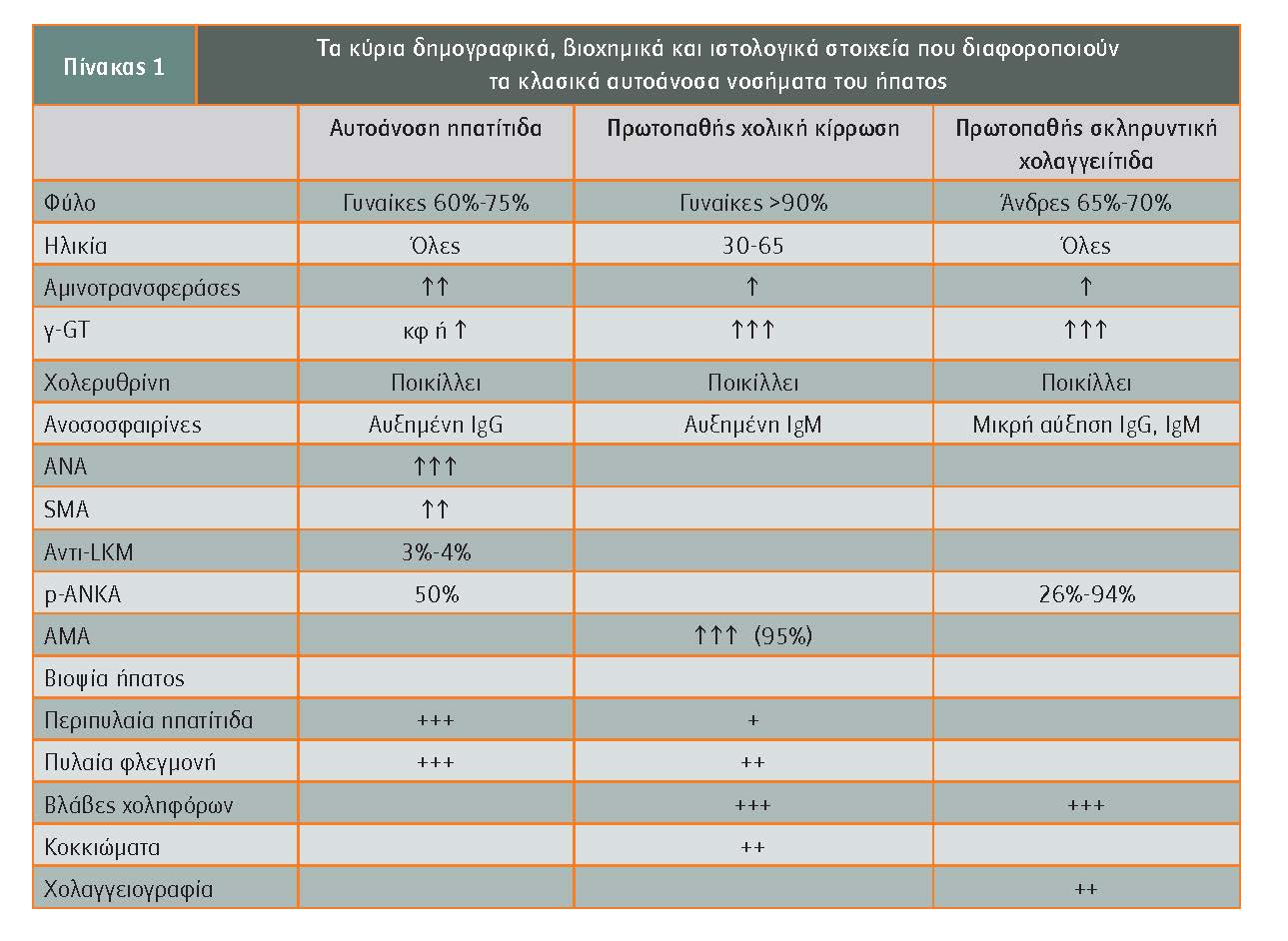
Τα κύρια δημογραφικά, βιοχημικά και ιστολογικά στοιχεία που διαφοροποιούν τα κλασικά αυτοάνοσα νοσήματα του ήπατος παρουσιάζονται στον πίνακα 1.
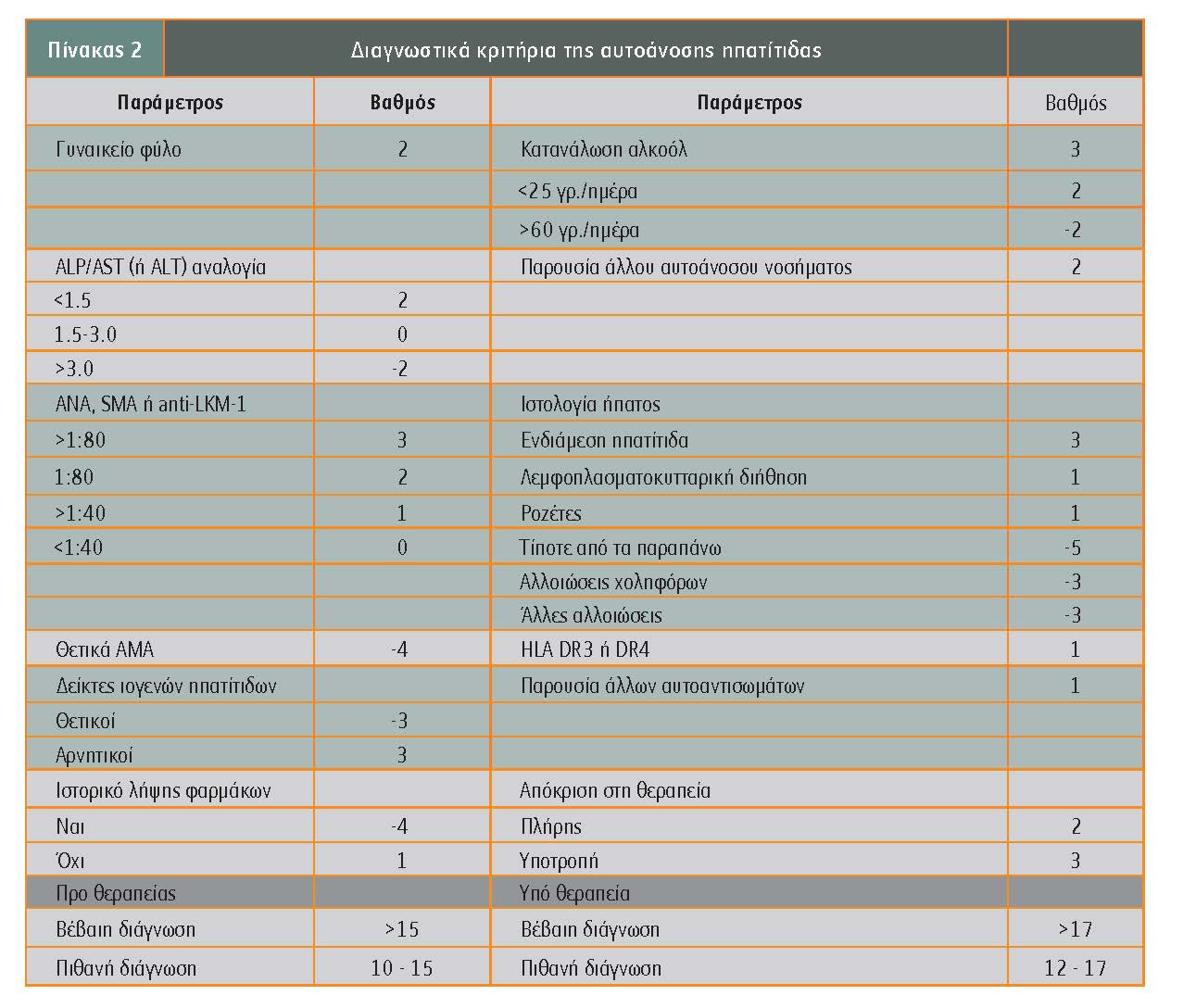
Τα διαγνωστικά κριτήρια γι? αυτά τα νοσήματα είναι τα εξής:
- Αυτοάνοση ηπατίτιδα: Θήλυ κατά προτίμηση φύλο, αρνητικοί δείκτες ιογενών ηπατιτίδων (Α, Β, C, D), υπεργαμμασφαιριναιμία, αύξηση IgG, αύξηση ALT, θετικά ΑΝΑ ?1/160, συμβατή βιοψία ήπατος (βέβαιη διάγνωση) και, αν δεν υπάρχει βιοψία ήπατος, απόκριση σε χορήγηση πρεδνιζολόνης (πιθανή διάγνωση). Στην Ευρωπαϊκή Εταιρεία Μελέτης Ήπατος (EASL) υπάρχει διεθνής επιτροπή για την αυτοάνοση ηπατίτιδα, που έχει δημιουργήσει βαθμολογικό σύστημα για τη διάγνωσή της (πίνακας 2).
- Πρωτοπαθής χολική κίρρωση: Η βέβαιη διάγνωση περιλαμβάνει χολόσταση, θετικά ΑΜΑ και βιοψία ήπατος, που δεν είναι πάντα απαραίτητη.
- Πρωτοπαθής σκληρυντική χολαγγειίτιδα: Στενώσεις, διατάσεις των μεγάλων χοληφόρων, περιχολαγγειίτιδα των μικρών.
Για τη διάγνωση συνδρόμου επικάλυψης, από τα στοιχεία του πίνακα 1 αξιολογούνται οι αμινοτρανσφεράσες (αύξηση στο πενταπλάσιο), η γ-GT, η IgG, (αύξηση στο διπλάσιο), τα αντισώματα (ANA, AMA, SMA, LKM) και κυρίως η ιστολογική εικόνα (πυλαία, περιπυλαία φλεγμονή, βλάβες χοληφόρων).
Η διάγνωση των συνδρόμων επικάλυψης είναι γενικά ευκολότερη όταν τα επιπλέον στοιχεία προκύπτουν στην πάροδο του χρόνου μετά την αρχική διάγνωση του κλασικού αυτοάνοσου νοσήματος, πάντως γι? αυτήν τη διάγνωση δεν πρέπει να χρησιμοποιείται το βαθμολογικό σύστημα για την ΑΗ.
Υποψία συνδρόμου επικάλυψης με ΠΧΚ σε ασθενείς με ΑΗ δημιουργεί η παρουσία κνησμού, χολόστασης, θετικών ΑΜΑ και ιστολογικών βλαβών στα χοληφόρα. Επικάλυψη ΑΗ σε ασθενείς με ΠΧΚ ή ΠΣΧ είναι πιθανή όταν υπάρχει αύξηση τρανσαμινασών πάνω από 5 φορές από την ανώτερη φυσιολογική τιμή, της IgG (>2 ΧΑΦΤ), θετικά ΑΝΑ ή SΜΑ και μέτρια σοβαρή πυλαία και περιπυλαία φλεγμονή. Υποψία συνδρόμου επικάλυψης με ΠΣΧ σε ασθενείς με ΑΗ δημιουργείται σε παρουσία κνησμού, ελκώδους κολίτιδας, ιστολογικών βλαβών χοληφόρων, χολόστασης, έλλειψη απάντησης στα κορτικοστεροειδή και παθολογικής χολαγγειογραφίας.
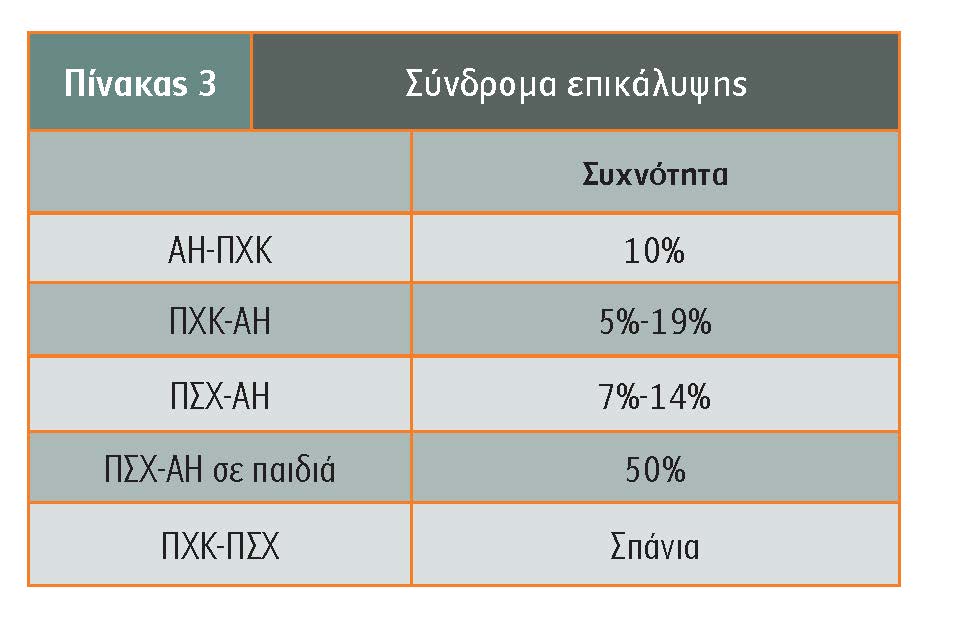
Η συχνότητα των συνδρόμων επικάλυψης φαίνεται στον πίνακα 3. Η χαμηλή συχνότητα σε συνδυασμό με την έλλειψη καθιερωμένων διαγνωστικών κριτηρίων, με αυτά που συνήθως χρησιμοποιούνται να είναι αυθαίρετα και να ευθύνονται για την ποικίλη συχνότητα μεταξύ των διαφόρων κέντρων, δυσχεραίνει τη διενέργεια μεγάλων μελετών για την εξαγωγή σαφέστερων συμπερασμάτων.
Είναι πολύ πιθανό γενετικοί και περιβαλλοντικοί παράγοντες να περιλαμβάνονται στην παθογένεια των αυτοάνοσων νοσημάτων του ήπατος, αυξάνοντας τον κίνδυνο για κάποια από αυτά τα νοσήματα.
Είναι γνωστή η σύνδεση της αυτοάνοσης ηπατίτιδας με τα αντιγόνα ιστοσυμβατότητας ΗLΑ DR3, DR4 της πρωτοπαθούς χολικής κίρρωσης με HLA DRB1-B8 και της ΠΣΚ με HLA Β, όπως και η σχέση της ΠΧΚ με ουρολοιμώξεις και το κάπνισμα.
Γενετικές μελέτες σε ασθενείς με σύνδρομα επικάλυψης είναι αδύνατον να γίνουν, κυρίως λόγω της σπανιότητας αυτών των καταστάσεων, αλλά γονίδια που συνδέονται με ένα ειδικό νόσημα είναι δυνατόν να τροποποιήσουν την κλινική έκφραση ενός άλλου νοσήματος όταν είναι παρόντα σε ασθενή με αυτό το νόσημα.
Τα ερωτήματα που τίθενται για τους ασθενείς με σύνδρομο επικάλυψης είναι τα ακόλουθα:
- Πρόκειται για μια νέα νόσο;
- Παραμένει η αρχική διάγνωση;
- Αλλάζει η πρόγνωση;
- Θα συνεχιστεί η αρχική θεραπεία ή θα τροποποιηθεί;
Σύμφωνα με τις οδηγίες της Ευρωπαϊκής Εταιρείας για τη Μελέτη του Ήπατος, ασθενείς με αυτοάνοση ηπατοπάθεια πρέπει να κατηγοριοποιούνται αυτοάνοση ηπατίτιδα, πρωτοπαθής χολική κίρρωση και πρωτοπαθής σκληρυντική χολαγγειίτιδα με τα κλασικά κριτήρια. Τα σύνδρομα επικάλυψης δεν θεωρούνται σήμερα ξεχωριστές νοσολογικές οντότητες, αλλά ποικιλίες των παραπάνω νοσημάτων. Επειδή όμως η πρόγνωση είναι γενικά χειρότερη σε αυτά, όσον αφορά στην εξέλιξη της ίνωσης, στην πυλαία υπέρταση, στην ανάγκη για μεταμόσχευση και στο θάνατο (π.χ. στο σύνδρομο επικάλυψης ΑΗ – ΠΧΚ), αποτελούν ένδειξη για τροποποίηση της θεραπείας.
Το κύριο ενδιαφέρον συνδέεται με τις θεραπευτικές επιλογές, που ακόμα δεν είναι απόλυτα σαφείς. Ως γνωστόν, η θεραπεία της αυτοάνοσης ηπατίτιδας περιλαμβάνει τη χορήγηση πρεδνιζολόνης και αζαθειοπρίνης, αρχικά σε δόση 30 mg και 100 mg αντίστοιχα και στη συνέχεια σε δόση συντήρησης 5-10 mg και 50 mg αντίστοιχα. Στην πρωτοπαθή χολική κίρρωση φάρμακο εκλογής είναι το UDCA που προτείνεται για θεραπεία συμπτωματικών ασθενών σε δόση 13-15 mg/kg/24ωρο. Στην αντιμετώπιση της πρωτοπαθούς σκληρυντικής χολαγγειίτιδας προτείνονται το UDCA και ενδοσκοπικές επεμβάσεις στα χοληφόρα (EASL) ή μόνο το τελευταίο (AASLD).
Οι οδηγίες του EASL για τη θεραπεία του συνδρόμου επικάλυψης ΠΧΚ-ΑΗ περιλαμβάνει συνδυασμένη χορήγηση UDCA – κορτικοστεροειδών και εναλλακτικά UDCA αρχικά και προσθήκη κορτικοστεροειδών αν δεν υπάρξει βελτίωση εντός 3 μηνών.
Οι συστάσεις του EASL για τη θεραπεία συνδρόμου επικάλυψης ΠΣΧ – ΑΗ είναι χορήγηση συνδυασμού UDCA και κορτικοστεροειδών ή άλλου ανοσοκατασταλτικού και του AASLD κορτικοστεροειδών ή άλλων ανοσοκατασταλτικών. Η πρόγνωση αυτών των ασθενών είναι καλύτερη από αυτών με κλασική ΠΣΧ, αλλά χειρότερη αυτών με ΑΗ μόνο. Στα παιδιά η θεραπευτική απόκριση είναι καλύτερη, παρόμοια με αυτή στην ΑΗ.
Bιβλιογραφία
1. Boberg KM, Chapman RW, Hirschfield GM, et al. Overlap syndromes: the International Autoimmune Hepatitis Group (IAIHG) position statement on a controversial issue. J Hepatol 2011; 54: 374-385.
2. Wang Q, Selmi C, Zhou X, et al. Epigenetic considerations and the clinical reevaluation of the overlap syndrome between primary biliary cirrhosis and autoimmune hepatitis. J Autoimmun 2013; 41: 140-145.
3. Decock S, McGee P, Hirschfield GM. Autoimmune liver disease for the non-specialist. BMJ 2009; 339: 686-691.
Οκτώβριος 2016








































